

نوشته شده توسط : دکتر ستایش
جراحی باز در مقابل لاپاراسکوپی |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
درمانهای صورت PRP یا «صورت خون آشام» یک درمان ضد پیری بسیار محبوب است. جوانسازی صورت با پلاسمای غنی از پلاکت (PRP) از خون شما برای تقویت تولید کلاژن و تحریک فاکتورهای رشد استفاده می کند.
راه حل پیشگامانه برای پیری یا پوست آسیب دیده میکرونیدلینگ را با یک "سرم" پلاسما جفت می کند و پوست را جوان تر، صاف تر و در کل سالم تر می کند.
PRP یا پلاسمای غنی از پلاکت، مخلوطی از پلاسمای خون خود بیمار با غلظت بالایی از پلاکت است.
پلاکت ها به طور طبیعی در خون گردش می کنند و به لخته شدن خون کمک می کنند و همچنین فاکتورهای رشد و پروتئین هایی را آزاد می کنند که باعث بهبودی می شوند.
تزریق پی آر پی برای التیام جراحات عالی است و سالهاست که در پزشکی ورزشی استفاده می شود.
امروزه از درمان های پی آر پی برای التیام آسیب های تاندون، رباط، عضله و مفاصل و همچنین آرتروز، بهبودی پس از جراحی، ترمیم مو و مراقبت از پوست استفاده می شود.
درمان صورت PRP یک درمان زیبایی طبیعی تر است که شامل تزریق پلاسمای غنی از پلاکت (PRP) به صورت است. پی آر پی باعث بهبود در سطح سلولی می شود.
هنگامی که PRP به پوست تزریق می شود، می تواند به بهبود بافت و تن، کاهش چین و چروک و تشویق رشد کلاژن جدید کمک کند.
خون ما حاوی پلاسما، گلبول های قرمز، گلبول های سفید و پلاکت است. پلاسما قسمت مایع خون ما است و از آب و پروتئین تشکیل شده است.
پلاسما همچنین به گلبول های خون، گلبول های سفید و پلاکت ها کمک می کند تا در بدن حرکت کنند. پلاکتها به لخته شدن خون و تولید پروتئینهای فاکتور رشد ضروری برای بهبودی کمک میکنند.
جوانسازی صورت PRP از غلظت پلاکت ها و پلاسما از خون شما برای کمک به التیام و بازسازی پوست شما استفاده می کند. فاکتورهای رشد در پلاکتها برای پوست ما حیاتی است تا آن را چاق و پر از الاستین نگه دارد.
برای شروع این فرآیند، یک متخصص پزشکی یک ویال کوچک خون از شما می گیرد.
سپس ویال را در سانتریفیوژ قرار می دهند تا پلاسمای غنی از پلاکت (PRP) را از گلبول های قرمز و سفید جدا کند.
این فرآیند پلاکت ها را متمرکز می کند و تعداد آنها را چندین برابر بیشتر از حد معمول افزایش می دهد و نتیجه چشمگیر است. از آنجا آماده رفع نگرانی های پوستی است.
پزشک شما می تواند محلول PRP را به صورت موضعی مانند سرم استفاده کند، آن را در ترکیب با میکرونیدلینگ برای جذب بهتر استفاده کند، یا آن را مانند سایر تزریقات مانند بوتاکس یا فیلر به صورت تزریق کند.
کنجکاو در مورد فرآیند پشت صورت PRP که اغلب به آن "صورت خون آشام" می گویند؟ در اینجا یک تفکیک گام به گام از آنچه می توانید انتظار داشته باشید آورده شده است.
ابتدا، یک ارائه دهنده کرم بی حس کننده را روی صورت شما اعمال می کند. در حالی که کرم جا می افتد، مقدار کمی خون - معمولاً حدود یک قاشق غذاخوری - از بازوی شما می گیرند. سپس این خون در یک سانتریفیوژ پزشکی برای استخراج پلاسمای غنی از پلاکت (PRP) قرار می گیرد.
هنگامی که PRP آماده شد، ارائه دهنده از یک دستگاه میکرونیدلینگ برای ایجاد میکروکانال روی سطح پوست شما استفاده می کند.
این دهانه های کوچک به PRP اجازه می دهد تا عمیقا نفوذ کند و اثربخشی آن را افزایش دهد. کل این روش معمولاً حدود یک ساعت و نیم طول می کشد.
بعد از انجام عمل صورت، ممکن است متوجه قرمزی و تورم خفیف شوید. به گفته متخصصان پوست، این عوارض طبیعی هستند و معمولا در عرض 12 تا 24 ساعت فروکش می کنند.
پوست شما نیز ممکن است برای چند روز کمی پوسته پوسته شود. برای به دست آوردن بهترین نتیجه، توصیه می شود تا زمانی که لایه برداری متوقف نشود از آرایش خودداری کنید.
در حالی که "صورت خون آشام" به طور خاص PRP را با میکرونیدلینگ ترکیب می کند، روش های دیگری برای استفاده از PRP برای جوان سازی پوست وجود دارد.
برخی از پزشکان PRP را مستقیماً زیر پوست تزریق می کنند تا تولید کلاژن را افزایش دهند. PRP همچنین می تواند با درمان هایی مانند میکرودرم ابریژن یا لیزرهای لایه برداری برای بهبود جامع تر پوست همراه شود.
در نهایت، انتخاب درمان PRP به اهداف مراقبت از پوست و توصیه های متخصص شما بستگی دارد.
چه یک صورت سنتی خون آشام را انتخاب کنید یا سایر برنامه های PRP را بررسی کنید، سفر به پوست احیا شده توسط تخصص حرفه ای و نیازهای فردی شما هدایت می شود.
قبل از انجام پی آر پی صورت، قطع مصرف برخی مکمل ها و داروهایی که می توانند بر توانایی لخته شدن خون شما تأثیر بگذارند بسیار مهم است. چند روز قبل از عمل، از موارد زیر اجتناب کنید:
رقیق کننده های خون: اینها داروهایی هستند که برای جلوگیری از لخته شدن خون تجویز می شوند.
آسپرین: معمولاً برای تسکین درد و سلامت قلب و عروق استفاده می شود اما بر عملکرد پلاکت ها تأثیر می گذارد.
ایبوپروفن: یکی دیگر از مسکن های بدون نسخه که می تواند انعقاد خون را مختل کند.
سیر: با وجود فوایدی که برای سلامتی دارد، سیر خاصیت رقیق کنندگی خون دارد.
زردچوبه: به دلیل اثرات ضد التهابی آن شناخته شده است، همچنین بر فعالیت پلاکت ها تأثیر می گذارد.
آرنیکا: اغلب برای کاهش کبودی و التهاب استفاده می شود، اما می تواند در لخته شدن خون اختلال ایجاد کند.
برای دریافت توصیه شخصی بر اساس وضعیت سلامتی و داروهایی که مصرف می کنید، با پزشک خود مشورت کنید.
درمان های پی آر پی در سه مرحله بهبود و بازیابی می شوند:
پس از تزریق، فاز اول (التهاب) شروع می شود و به دنبال آن فاز دوم (تکثیر) و سوم (بازسازی) که به طور طبیعی رخ می دهد.
التهاب - تزریق ابتدا باعث التهاب می شود. در طی این مرحله، بدن سلول های ماکروفاژ را به منطقه می فرستد تا زباله ها و بافت های آسیب دیده را تمیز کند.
این سلول ها به گونه ای واکنش نشان می دهند که گویی آسیب جدیدی وجود دارد و باعث التهاب کنترل شده و افزایش جریان خون می شود.
تکثیر - در این مرحله، بدن شروع به ترمیم و التیام می کند. فیبروبلاستها که سلولهای ترمیم مهمی هستند که بافتهای آسیب دیده یا تحلیل رفته فاقد آن هستند، در محلهای تزریق جمع میشوند.
طی چهار تا شش هفته، این فیبروبلاستها تکثیر میشوند و کلاژن تولید میکنند که مادهای قوی و نسبتاً غیر قابل ارتجاع است. کلاژن به ضخیم شدن، متراکم شدن و تقویت بافت کمک می کند.
بازسازی - در نهایت، بافت جدید و تقویت شده طی یک تا سه سال به بلوغ خود ادامه می دهد، به این معنی که محل تزریق به تدریج تا سه سال پس از درمان بهبود می یابد.
آیا در مورد اثرات پس از درمان صورت PRP، به ویژه مدت زمانی که قرمزی آن طول می کشد، نمی دانید؟
به گفته متخصصان، پوست شما ممکن است بلافاصله پس از عمل قرمز و کمی متورم به نظر برسد. به طور معمول، این قرمزی می تواند از 12 تا 24 ساعت طول بکشد.
علاوه بر این، برخی از افراد ممکن است چند روز پس از درمان، لایه برداری خفیف پوست را تجربه کنند. در حالی که قرمزی و تورم به طور کلی دردناک نیست، خارش خفیف ممکن است رخ دهد.
بنابراین، اگر متوجه شدید که قرمزی تا یک روز کامل باقی میماند یا لایهبرداری خفیف در طی چند روز ادامه دارد، مطمئن باشید که این بخشی طبیعی از روند بهبودی است.
کاندیدای خوب کیست؟
یکی از بهترین چیزها در مورد جوانسازی صورت PRP این است که تقریباً هر مرد یا زنی را می توان کاندیدای عالی برای این روش در نظر گرفت.
این فرآیند برای انواع پوست و سنین موثر است. جوانسازی صورت PRP یک گزینه درمانی عالی برای افرادی است که تازه شروع به کشف ضد پیری و جوانسازی پوست کرده اند.
علاوه بر این، صورت PRP برای افرادی که به دنبال حفظ پوست سالم یا تقویت آن قبل از یک رویداد بزرگ هستند، عالی است.
قبل از شروع فرآیند، ما تمام سوالات و نگرانی های شما را بررسی می کنیم تا مطمئن شویم که جوانسازی صورت PRP برای شما مناسب است.
آیا پی آر پی دردناک است؟
درد در حین درمان PRP صورت با میکرونیدلینگ بسته به تحمل درد فردی شما متفاوت است.
میکرونیدلینگ به طور کلی به خوبی تحمل می شود، اما برخی از بیماران ممکن است ناراحتی خفیف یا احساسی مشابه آفتاب سوختگی خفیف را در طول این عمل تجربه کنند. اگر درد غیرقابل تحملی را تجربه کردید، فوراً به پزشک خود اطلاع دهید.
هر چند وقت یکبار باید درمان های صورت PRP را انجام دهم؟
برای دستیابی به بهترین نتایج درمانی، تزریق پی آر پی را حداقل به مدت سه ماه توصیه می کنیم. اکثر مردم نتایج را پس از سه درمان مشاهده می کنند.
اما، البته، این ممکن است بسته به میزان پاسخ پوست شما به تزریق پلاسمای غنی از پلاکت متفاوت باشد.
آیا نتایج درمان پوست PRP دائمی است؟
از نظر فنی خیر اما پس از تکمیل یک برنامه درمانی کامل و با مراقبت های بعدی مناسب، باید تا سه سال نتایج را مشاهده کنید.
بعد از انجام پی آر پی صورت چه باید کرد؟
پس از انجام پی آر پی صورت، می توانید انتظار درجاتی از قرمزی، تورم و حساسیت جزئی پوست را داشته باشید. این اثرات معمولا موقتی هستند و باید در عرض چند روز از بین بروند.
ممکن است بخواهید حدود 2 تا 3 روز پس از درمان از فعالیت شدید یا قرار گرفتن در معرض نور خورشید اجتناب کنید و اجازه دهید قرمزی یا تورم کاهش یابد.
بلافاصله پس از عمل باید از آرایش اجتناب شود و توصیه می شود دستورالعمل های مراقبت پس از درمان ارائه شده توسط متخصص پزشکی را دنبال کنید.
دستورالعمل ها ممکن است شامل موارد زیر باشد:
چگونه نتایج PRP صورت خود را حفظ کنم؟
پیروی از دستورالعملهای مراقبتهای بعدی و روتین منظم مراقبت از پوست به شما کمک میکند تا حدود سه ماه پس از درمان اولیه، نتایج بهینه را مشاهده کنید.
پس از آن، میتوانید درمانهای اضافی صورت PRP را، با یا بدون میکرونیدلینگ، برنامهریزی کنید تا نتایج خود را تمدید کنید.
چیزی که در مورد درمان های PRP عالی است این است که از آنجایی که آنها از فاکتورهای شفابخش بدن شما استفاده می کنند، می توانید به محض اینکه متوجه محو شدن نتایج خود شدید، درمان های تکراری را برنامه ریزی کنید.
هزینه درمان PRP چقدر است؟
هزینه درمان های PRP بر اساس عواملی مانند موقعیت جغرافیایی، تخصص پزشک، وسعت منطقه درمان و تعداد جلسات مورد نیاز می تواند متفاوت باشد.
ما به بیماران توصیه می کنیم برای بحث در مورد اهداف خاص شما و دریافت یک برنامه درمانی شخصی، از جمله برآورد هزینه های مرتبط، یک جلسه مشاوره را برنامه ریزی کنند.
در حالی که سرمایه گذاری اولیه ممکن است متفاوت باشد، بسیاری از بیماران متوجه می شوند که نتایج و مزایای طولانی مدت این روش، آن را به سرمایه گذاری ارزشمندی در سلامت و ظاهر پوست خود تبدیل می کند.
چه کسی باید از روش پلاسما اجتناب کند؟
برخی افراد باید محتاط تر باشند:
افراد مبتلا به ترومبوسیتوپنی و اختلال عملکرد پلاکتی، زیرا این یک درمان پلاکت محور است و اگر پلاکت ها از نظر کمی یا کیفی خوب نباشند، نتایج به خطر می افتد.
سپتی سمی، زیرا یک عفونت حاد خون است که می تواند با درمان PRP بدتر شود.
آکنه فعال، پسوریازیس و اگزما در محل تزریق یک منع نسبی است. آکنه، پسوریازیس و اگزما می توانند در صورت انجام عمل خون آشام ظاهر شوند.
تمایل کلوئیدی این وضعیتی است که در آن یک تروما، بریدگی یا سوختگی جزئی میتواند باعث پاسخ درمانی اغراقآمیز زخم و در نتیجه زخمهای بزرگ شود.
صورت خون آشام یک درمان زیبایی غیر جراحی است که می تواند پوست شما را جوان کند. اما مانند هر مداخله زیبایی، تصمیم گیری آگاهانه و همکاری با یک متخصص پوست واجد شرایط برای بررسی تفاوت های ظریف این درمان مورد نیاز است.
پلاسما یا صورت خون آشام، یک عمل زیبایی محبوب، به دلایل نادرست در سرفصل اخبار قرار گرفته است. گزارش آوریل 2024 سه مورد HIV (ویروس نقص ایمنی انسانی) را با صورت خون آشام مرتبط کرد.
این موضوع نگرانی زنان را برانگیخته است، زیرا ممکن است با درمان غیرجراحی که افراد مشهوری مانند کیم کارداشیان از آن استقبال کرده اند، مجذوب شوند.
در طول صورت خون آشام، پلاسمای غنی از پلاکت (PRP)، ماده ای که اعتقاد بر این است که هنگام تزریق باعث بهبودی می شود، برای جوان سازی پوست استفاده می شود.
خدمات زیبایی که از سوزن استفاده می کند با بیرون کشیدن خون از بدن شما شروع می شود!
درباره دکتر آرمیتا آقاپور
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستند.
ایشان پس از پایان تحصیلات خود در رشته پزشکی دانشگاه شیراز و گذراندن دوره های پوست و مو و زیبایی و اخذ سرتیفیکیت متعدد از شرکتها و مراکز آموزشی معتبر در زمینه انواع لیزر و جراحیهای سرپایی و تزریقات زیبایی آماده ارائه خدمات به مراجعین محترم می باشند.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
آدرس ایمیل: info @dr-aghapour.com

بیماری های قلبی عروقی (CVDs) مسائل بهداشتی مهمی هستند که منجر به نرخ بالای مرگ و میر در سطح جهان می شوند.
تشخیص زودهنگام حوادث قلبی عروقی ممکن است وقوع انفارکتوس حاد میوکارد را کاهش دهد و میزان مرگ و میر را در افراد مبتلا به CVD کاهش دهد.
تجزیه و تحلیل دادههای سنتی برای مدیریت دادههای چند بعدی مرتبط با پیشبینی خطر بیماریهای قلبی عروقی، حملات قلبی، تفسیر تصویر پزشکی، تصمیمگیری درمانی و پیشآگهی بیماری به دلیل مکانیسمهای پاتولوژیک پیچیده و عوامل متعدد درگیر، کافی نیست.
هوش مصنوعی (AI) یک فناوری است که از الگوریتم های کامپیوتری پیشرفته برای استخراج اطلاعات از پایگاه های داده بزرگ استفاده می کند و در صنعت پزشکی ادغام شده است.
روشهای هوش مصنوعی توانایی تسریع در پیشرفت تشخیص و درمان بیماریهای قلبی عروقی مانند نارسایی قلبی، فیبریلاسیون دهلیزی، بیماری دریچهای قلب، کاردیومیوپاتی هیپرتروفیک، بیماری مادرزادی قلبی و غیره را نشان دادهاند.
در محیطهای بالینی، هوش مصنوعی در تشخیص بیماریهای قلبی عروقی، بهبود کارایی ابزارهای پشتیبانی، طبقهبندی و طبقهبندی بیماریها و پیشبینی پیامدها مفید است.
الگوریتم های پیشرفته هوش مصنوعی برای تجزیه و تحلیل روابط پیچیده در داده های مراقبت های بهداشتی گسترده طراحی شده اند و آنها را قادر می سازد تا مشاغل پیچیده تری را در مقایسه با رویکردهای مرسوم انجام دهند.
پتانسیل هوش مصنوعی در مراقبتهای بهداشتی بسیار گسترده است، از تجزیه و تحلیل پیشبینیکننده و برنامههای درمانی شخصیشده تا بهبود دقت تشخیصی.
حجم انبوه دادههای پزشکی تولید شده روزانه - از سوابق بیمار، آزمایشهای بالینی، تصویربرداری پزشکی و دستگاههای پوشیدنی - میتواند برای پزشکان انسانی بسیار زیاد باشد.
همانطور که هوش مصنوعی می تواند این داده ها را تجزیه و تحلیل کند و از آنها بیاموزد، الگوها و همبستگی هایی که ممکن است توسط چشم انسان نادیده گرفته شود را می توان شناسایی کرد.
این منجر به تشخیص زودتر و دقیق تر می شود که در بهبود نتایج بیمار بسیار مهم است. یکی از امیدوارکننده ترین حوزه های هوش مصنوعی در مراقبت های بهداشتی، تشخیص است.
روشهای تشخیصی سنتی اغلب بر تفسیر ذهنی متخصصان پزشکی تکیه میکنند که گاهی اوقات میتواند منجر به تغییر در نتایج شود.
هوش مصنوعی میتواند با ارائه بینشهای ثابت و مبتنی بر دادهها، این تنوع را کاهش دهد و منجر به تشخیصهای قابل اعتمادتر شود.
از هوش مصنوعی در فرآیندهای تشخیصی، به ویژه در جوامع محروم استفاده می کند.
این مدلها به متخصصان پزشکی در شناسایی دقیقتر بیماریها - مانند سل و رتینوپاتی دیابتی - و در مراحل اولیه کمک میکنند و در نتیجه شانس درمان موفقیتآمیز را افزایش میدهند.
این پروژه ها شامل آموزش الگوریتم های هوش مصنوعی بر روی مجموعه داده های بزرگی از تصاویر پزشکی است.
اتخاذ یک رویکرد مشترک تضمین می کند که مدل های هوش مصنوعی قوی، از نظر فرهنگی حساس و سازگار با تنظیمات مختلف مراقبت های بهداشتی هستند.
مجمع جهانی اقتصاد همچنین با تقویت یک رویکرد جهانی و چند ذینفع برای تسریع در تسریع ادغام مسئولانه راه حل های سلامت دیجیتال در سیستم های مراقبت های بهداشتی در سراسر جهان، تحول مراقبت های بهداشتی دیجیتال را به پیش می برد.
تشخیص زودهنگام اغلب کلید موفقیت درمان است. به عنوان مثال، بیماری هایی مانند سرطان، در صورت تشخیص زودهنگام، میزان بقای قابل توجهی بالاتری دارند.
هنگامی که سرطان سینه در مرحله یک تشخیص داده شود، میزان بقای پنج ساله بیش از 90٪ است.
سرطان کولورکتال در مراحل بعدی 14 درصد بقای پنج ساله دارد اما با تشخیص زودهنگام می تواند حدود 90 درصد باشد. بنابراین، تأثیر تشخیص مبتنی بر هوش مصنوعی بر نتایج سلامتی را نمی توان اغراق کرد.
این امر نه تنها نتایج بیماران را بهبود می بخشد، بلکه مراقبت های بهداشتی را برای همه قابل دسترس تر می کند و با جلوگیری از پیشرفت بیماری ها به مراحل پیشرفته تر، که اغلب درمان آن دشوارتر و پرهزینه تر است، بار سیستم های مراقبت های بهداشتی را کاهش می دهد.
برای مثال، اپلیکیشن مجهز به هوش مصنوعی در لیبریا شیوع مالاریا را پیشبینی میکند و مناطق پرخطر را شناسایی میکند و به مقامات بهداشتی این امکان را میدهد تا اقدامات پیشگیرانه، بهویژه برای گروههای آسیبپذیر مانند کودکان و زنان باردار انجام دهند.
هوش مصنوعی همچنین با فعال کردن درمانهای شخصیسازی شده سرطان از طریق تجزیه و تحلیل ژنومی، شناسایی جهشها و متناسب کردن درمانها با مشخصات منحصربهفرد سرطان بیمار، انکولوژی را متحول میکند. این رویکرد باعث بهبود اثربخشی درمان، کاهش عوارض جانبی و تسریع کشف دارو می شود.
هوش مصنوعی همچنین در تشخیص زودهنگام و پیش بینی بیماری های قلبی عروقی استفاده شده است. یادگیری ماشینی برای تجزیه و تحلیل ECG، تصویربرداری پزشکی و داده های بیمار استفاده می شود.
با مطالعاتی که میزان دقت قابل توجهی را نشان داده است، از جمله طبقهبندی بیماریهای قلبی 93 درصد، هوش مصنوعی تشخیصها را بهبود میبخشد و روشهای غیرتهاجمی را برای ارزیابی خطرات قلبی عروقی ارائه میکند که به طور بالقوه جان انسانها را نجات میدهد.
همانطور که هوش مصنوعی به تکامل خود ادامه می دهد، نقش آن در مراقبت های بهداشتی حیاتی تر می شود. توانایی پیشبینی، تشخیص و درمان بیماریها با دقت و کارایی بیشتر منجر به جمعیت سالمتر و سیستمهای مراقبت بهداشتی پایدارتر میشود.
با این حال، ماموریت فقط ساخت مدل های هوش مصنوعی نیست. این در مورد ایجاد راه حل هایی است که فراگیر، عادلانه و قادر به ایجاد تفاوت واقعی در زندگی مردم است
با استفاده از قدرت هوش مصنوعی برای تشخیص، میتوانیم نتایج سلامتی را بهبود بخشیم و به آیندهای کمک کنیم که در آن مراقبتهای بهداشتی برای همه، به ویژه در جوامعی که بیشتر به آن نیاز دارند، در دسترستر و مؤثرتر باشد.
متخصص قلب و عروق به بررسی، تشخیص، و کنترل بیماریهای این سیستم حیاتی میپردازد و با استفاده از داروها و روشهای درمانی مناسب، سعی در حفظ وضعیت نرمال بیماران دارند.
در مواقعی که بیمار با مشکلات حاد قلبی روبرو شود و نیاز به مداخله جدی باشد، مراجعه به یک متخصص قلب ضروری میشود.
پس از ارزیابی دقیق، در صورت لزوم، تصمیم به ارجاع بیمار به جراح قلب میگیرد. این مرحله معمولاً در شرایط پیچیدهتر یا حالاتی که نیاز به جراحی دارند، اتفاق میافتد.
اگر به دنبال یک جراح قلب و عروق باتجربه و ماهر در تهران هستید، دکتر رامین بقایی تهرانی را به شما توصیه می کنیم. دکتر رامین بقایی تهرانی، فوق تخصص جراحی قلب و عروق، از جمله جراحان قلب و عروق باتجربه و باسابقه در ایران است.
ایشان دارای 20 سال سابقه جراحی قلب و عروق بزرگسالان و کودکان هستند و در زمینه های مختلفی از جمله جراحی بایپس قلبی، جراحی ترمیم دریچه قلب، پیوند قلب، جراحی آنوریسم آئورت و جراحی قلب کودکان، تخصص دارند.
ارتباط با دکتر رامین بقایی
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/

با استفاده از تکنیکهای لمس، پزشکان میتوانند محل بیضههای نزول نکرده را که عمدتاً در کانال اینگوینال قرار دارند، اما به طور بالقوه در شکم یا در برخی موارد وجود ندارند، تعیین کنند.
تقریباً 20 تا 30 درصد از بیضه های نزول نکرده غیرقابل لمس هستند. نزول خود به خودی در صورتی که بیضه تا 6 ماه نزول نکرده باشد بعید است و باید اصلاح جراحی در نظر گرفته شود.
بدون مداخله جراحی، یک بیضه نزول نکرده احتمالا در طی 3 ماه اولیه زندگی نزول می کند.
با این حال، اگر بیضههای نزول نکرده باقی بمانند، توصیه میشود که بین سنین 6 تا 18 ماهگی، اورکیوپکسی انجام شود تا بیضهها در کیسه بیضه قرار گیرند و در نتیجه خطرات کاهش یابد و احتمال ناباروری به حداقل برسد.
بیضه میتواند در هر نقطهای از مسیر نزول قرار گیرد و ویژگیهای مختلفی مانند دیسژنتیک، نابجا (انحراف از مسیر نزول معمول)، هیپوپلاستیک، قرار گرفتن در بالای شکم نزدیک حلقه اینگوینال، یافتن در کانال مغبنی یا از دست رفتن را نشان دهد.
به طور کامل تظاهر یک طرفه شایع است و در دو سوم موارد رخ می دهد. بیضه نزول نکرده می تواند منجر به عوارض بالقوه طولانی مدت شود، از جمله کاهش باروری (به ویژه در مواردی که هر دو بیضه را تحت تاثیر قرار می دهد).
افزایش خطر تومورهای سلول زایای بیضه (با خطر کلی کمتر از 1٪)، پیچ خوردگی بیضه، فتق مغبنی، و مشکلات روانی در صورت عدم درمان.
تقریباً 10٪ تا 30٪ از افراد مبتلا به بیضه نزول نکرده یک طرفه ممکن است ناباروری را تجربه کنند، با این خطر که از 35٪ به 65٪ یا بیشتر برای افراد مبتلا به بیماری دو طرفه افزایش می یابد.
اگر بیضههای کریپتورکید دو طرفه درمان نشوند، میزان ناباروری میتواند از 90 درصد فراتر رود.
کریپتورکیدیسم با ناباروری مردان در بزرگسالی مرتبط است، عمدتاً به دلیل کیفیت ضعیف مایع منی، که می تواند با عملکرد سلول های سرتولی و تأثیر آن بر عملکرد سلول های لیدیگ مرتبط باشد.
کریپتورکیدیسم، هیپوسپادیاس، سرطان بیضه و کیفیت پایین مایع منی مجموعاً سندرم دیسژنزی بیضه را تشکیل می دهند.
اعتقاد بر این است که این سندرم ناشی از عوامل محیطی مضر است که برنامه ریزی جنینی و رشد غدد جنسی را در طول زندگی جنین مختل می کند.
سیگار کشیدن مادر، و همچنین استفاده از جایگزین های نیکوتین، قبلا با افزایش خطر در کاهش اسپرماتوزوئیدها و کریپتورکیدیسم همراه است.
همچنین افزایش خطر کریپتورکیدیسم در میان پسران مادرانی که در طول بارداری روزانه ده نخ سیگار یا بیشتر میکشیدند، مشاهده می شود.
به نظر می رسد مصرف منظم الکل در دوران بارداری خطر کریپتورکیدیسم مادرزادی را در پسران افزایش می دهد. مکانیسم این ارتباط ناشناخته است. مشاوره زنان باردار در مورد مصرف الکل نیز باید این یافته جدید را در نظر بگیرد.
کریپتورکیدیسم، شایع ترین بیماری مادرزادی که دستگاه تناسلی مردانه را درگیر می کند، با عدم وجود حداقل یک بیضه از کیسه بیضه مشخص می شود.
این اغلب به صورت یک طرفه یا دو طرفه ظاهر می شود، با فراوانی درگیری بیشتر در بیضه راست.
تقریباً 3 درصد از نوزادان ترم و 30 درصد از نوزادان پسر نارس با بیضههای نزول نکرده به دنیا میآیند که نیاز به درک دقیقی در بین متخصصان مراقبتهای بهداشتی دارد.
کریپتورکیدیسم درمان نشده می تواند منجر به عوارض طولانی مدت بالقوه مانند مشکلات باروری، سرطان بیضه، پیچ خوردگی بیضه، فتق مغبنی و اثرات روانی شود.
بنابراین، کریپتورکیدیسم چالش های مهمی در تشخیص و مدیریت ایجاد می کند.
پزشکان از تکنیک های لمس برای تعیین محل بیضه های نزول نکرده، عمدتاً در کانال مغبنی، اما به طور بالقوه در شکم یا حتی وجود ندارد، استفاده می کنند.
اگر 6 ماهگی بیضه پایین نیامده است، اصلاح جراحی از طریق ارکیوپکسی برای به حداقل رساندن خطرات و عوارض احتمالی توصیه می شود.
اتیولوژی
یک محور طبیعی هیپوتالاموس-هیپوفیز-گناد پیش نیازی برای نزول طبیعی بیضه است، زیرا سیگنال های هورمونی لازم برای فرآیند رشد را هماهنگ می کند.
عدم وجود بیضه آپاندیس با بیضه های شکمی و کریپتورکید همراه است، عمدتاً زمانی که در نزدیکی حلقه خارجی قرار دارند. با این حال، نقش دقیق بیضه آپاندیس در نزول بیضه نامشخص است.
علت کریپتورکیدیسم اغلب در نوزادان ترم نامشخص است و آن را به یک ناهنجاری مادرزادی شایع اما پراکنده و ایدیوپاتیک تبدیل می کند.
کارشناسان بر این باورند که ترکیبی از ژنتیک، عوامل مادری و تأثیرات محیطی ممکن است فرآیندهای هورمونی و فیزیکی را که بر رشد و نزول بیضه تأثیر میگذارند، مختل کند.
وزن هنگام تولد اولین عامل خطر برای بیضه های نزول نکرده و به دنبال آن سابقه خانوادگی است. علاوه بر این، سایر عوامل خطر بالقوه کمک کننده عبارتند از:
تشخیص کریپتورشیدیسم در معاینه فیزیکی زمانی انجام می شود که یک یا هر دو بیضه در قسمت وابسته کیسه بیضه وجود نداشته باشند.
تقریباً 70٪ از بیضه های کریپتورکید در قسمت بالایی کیسه بیضه یا کانال اینگوینال قابل لمس هستند، در حالی که 30٪ دیگر قابل لمس نیستند، که نشان دهنده محل داخل شکمی، نوبین بیضه یا آنورشی است.
ارجاع به متخصص باید تا 6 ماهگی اصلاح شود و تا یک سال آینده اصلاح جراحی انجام شود. بیضه هایی که تا 6 ماه نزول نکرده باشند، بعید است که خود به خود پایین بیایند.
پسرانی که بیضه های تازه به دست آمده (بالا رفته) دارند باید به متخصص جراحی ارجاع داده شوند.
تأخیر یا عدم درمان با بروز بیشتر سرطان بیضه و کاهش باروری از بیضه آسیب دیده مرتبط است. بیماران مبتلا به کریپتورکیدیسم دوطرفه باید فوراً برای ارزیابی با کاریوتایپ و کار بیوشیمیایی برای تفاوت رشد جنسی (DSD) ارجاع داده شوند.
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستند، ایشان دوره پزشکی عمومی را در دانشگاه شهید بهشتی تهران گذراندند و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختند، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدند و دوره جراحی اطفال را در دانشگاه علوم پزشکی تهران گذراندند و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدند.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/
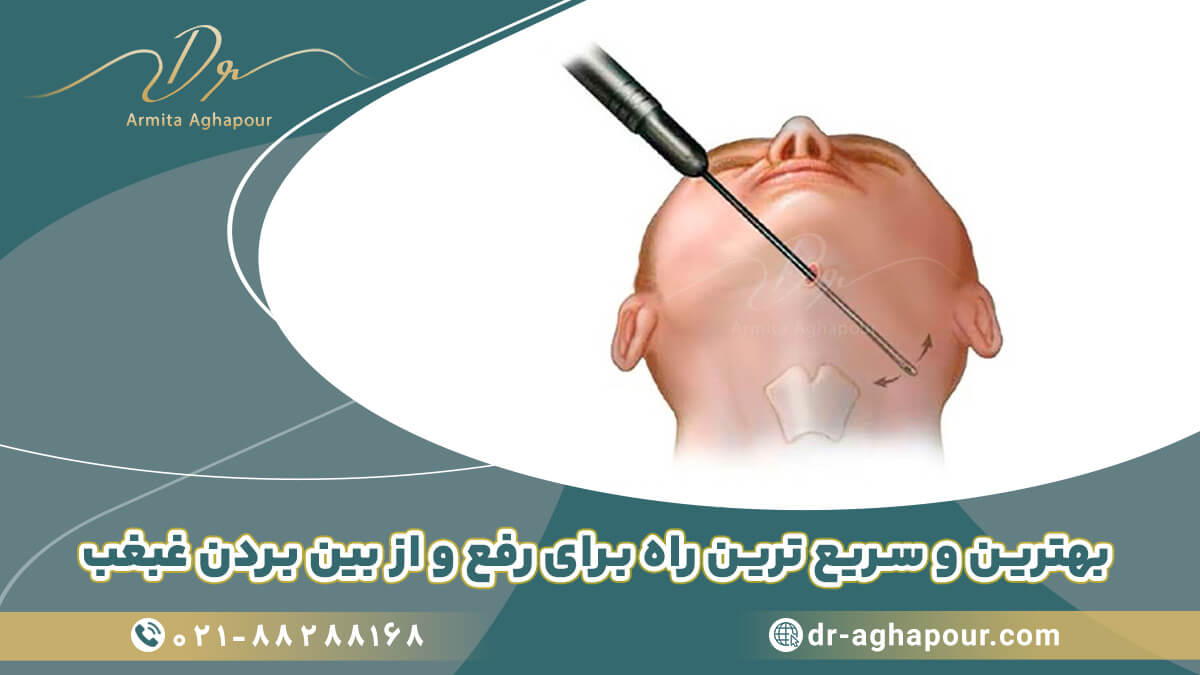
وقتی غبغب دارید، به این معنی است که چربی اضافی درچانه و اطراف آن وجود دارد. اضافه وزن یا چاقی اغلب می تواند باعث غبغب شود.
هنگامی که افراد وزن اضافه میکنند، بسیاری از آنها به طور یکنواخت در سرتاسر بدن، از جمله در ناحیه صورت و چانه، وزن اضافه میکنند.
عوامل ژنتیکی نیز وجود دارد. برخی افراد خط فک قویتری را به ارث میبرند، در حالی که برخی دیگر خط فک نرمتری دارند، حتی اگر چاقی یا اضافه وزن نداشته باشند.
شما همچنین می توانید در آنجا پوست شل داشته باشید که باعث ایجاد اثر چانه دوتایی می شود.
هیچ چیز نمی تواند به طور جادویی پوست شل را سفت کند یا چربی را یک شبه از بین ببرد. و شما می خواهید از پیشنهادهایی که وعده انجام این کار را می دهند، دوری کنید.
تنها راه های خلاص شدن از شر غبغب ورزش و تغذیه سالم یا جراحی است. و به دست آوردن نتایج قابل توجه از درمان های غیرجراحی چانه به زمان و صبر نیاز دارد. همین امر در مورد بهبودی جراحی نیز صدق می کند.
خوردن هوشمندانه
غذایی که می خورید (و نحوه خوردن آن) باعث کاهش وزن سالم می شود. و این بهترین راه برای خلاص شدن از شر غبغب به طور طبیعی است.
اما چگونه میدانید چه چیزی باید بخورید و چگونه با انجام آن کالری دریافتی خود را کاهش دهید؟
برای موفقیت به تغذیه فکر کنید نه محدودیت. هنگامی که غذاهای مغذی بیشتری می خورید، کاهش وزن و حفظ آن آسان تر از رژیم های محدود کننده یا مد روز است.
در حالی که شمارش کالری ایده آل متفاوت است،مهم است که کمتر از 1200 کالری در روز مصرف نکنید.
حتی برای افرادی که کوچکتر هستند و به کالری کمتری نیاز دارند، این مقدار کم است. این آستانه 1200 کالری ممکن است بسته به اندازه و سطح فعالیت شما بیشتر باشد.
شما برای کمک به مغز و سلامت کلی خود به سوخت، مواد مغذی و چربی مناسب نیاز دارید.
دانستن اینکه چه چیزی و چه مقدار بخورید اغلب ممکن است احساس سختی کند. اما شما مجبور نیستید به تنهایی ریاضی را انجام دهید.
برنامه های ردیابی تناسب اندام/رژیم غذایی خوبی وجود دارد که می تواند برای شما کار کند. این برنامه ها می توانند به شما کمک کنند:
ورزش و تمرینات
وقتی صحبت از کاهش وزن به میان می آید، خوردن آگاهانه همراه با فعالیت بدنی است. و در حالی که مهم است که تمام بدن خود را هر روز حرکت دهید، راه هایی نیز برای تقویت خط فک وجود دارد.
برای کاهش چربی چانه، می توانید عضلات فک و گردن خود را با استفاده از:
ابزار تمرین فک: دستگاه های کوچکی که برای تقویت عضلات صورت و فک خود گاز می گیرید.
تمرینات غبغب: برای تقویت عضلات گردن، که می تواند ظاهر غبغب را کاهش دهد. انجام این تمرینات در طول روز آسان است. برخی از این موارد عبارتند از:
تمرینات چانه
بوسه به اسمان
زبانت را بیرون بیاور.
چرخش گردن
هیچ یک از این روش ها نمی تواند چربی چانه را به طور کامل کاهش دهد. اما آنها می توانند عضلات صورت، فک و گردن شما را بسازند.
ماهیچههای قویتر گردن بهطور خودکار به معنای کاهش چربی نیست. به عنوان مثال، شما می توانید هزاران کرانچ در روز انجام دهید.
اما اگر همچنان از کالری دریافتی ایده آل خود فراتر بروید، چربی شکم از بین نمی رود.
همین امر در مورد دو چانه شما نیز صدق می کند. ورزش هایی که این ناحیه را هدف قرار می دهند می توانند از مزایای تغذیه سالم و ورزش حمایت کنند. اما آنها نمی توانند آن دو پویا را جایگزین کنند.
شاید فکر کنید این دستگاه است که به شما نتیجه می دهد، اما اکثر افرادی که از آن استفاده می کنند در باشگاه نیز ورزش می کنند.
هرکسی که از یک رژیم غذایی سالم پیروی کند و یک ساعت در روز ورزش کند، وزن خود را کاهش می دهد و آن را در چهره خود می بیند.
و هنگام شروع هر برنامه ورزشی، می خواهید مطمئن شوید که آن را به درستی انجام می دهید.
در غیر این صورت، می توانید بیش از حد کار کنید و ده ها ماهیچه در فک و گردن خود را تحت فشار قرار دهید. یا باعث عوارض دیگری مانند اختلالات مفصل گیجگاهی فکی (TMJ) شود.
بنابراین، وقت بگذارید و به آرامی شروع کنید. حتی 10 تا 15 دقیقه پیاده روی در روز می تواند شما را در مسیر تناسب اندام بهتر قرار دهد. و از درخواست کمک خجالت نکشید. اگر می توانید آن را بپردازید، با یک متخصص تغذیه یا مربی حرفه ای همکاری کنید. آنها می توانند به شما در رسیدن به بهترین نتایج ممکن کمک کنند.
اما این تنها راه حل نیست. یک دوست ورزشی پیدا کنید تا با شما راه برود، بدود یا به باشگاه برود. این همچنین می تواند با حفظ انگیزه و در مسیر به شما کمک کند تا به اهداف خود برسید.
اگر رژیم غذایی و ورزش به تغییر شکل چانه شما کمک نمی کند، ممکن است بخواهید جراحی غبغب را در نظر بگیرید. پوست شل و چربی اضافی دور گردن شما را از بین می برد.
جراحان پلاستیک انواع مختلفی از جراحی های کانتورینگ را انجام می دهند. و آنها ممکن است انواع مختلفی از درمان ها را ترکیب کنند، مانند:
لیپوساکشن چانه: چربی را از زیر چانه و پوست گردن خارج می کند.
جمع کردن چانه: پوست را سفت می کند و چربی اضافی اطراف چانه و بالای گردن را از بین می برد.
لیفت گردن: ماهیچه ها را سفت می کند و پوست اضافی کل گردن و چانه را از بین می برد.
تزریق کیبلا: مقدار کمی چربی را در نواحی با پوست سفت تجزیه می کند.
در طول این ویزیت، همچنین در مورد گزینه های خود برای بیهوشی، خطرات ناشی از این نوع جراحی و آنچه در طول بهبودی باید انتظار داشت، آشنا خواهید شد.
در مورد هزینه ها نیز صحبت خواهید کرد. جراحی غبغب معمولاً یک عمل انتخابی و زیبایی در نظر گرفته می شود.
این معمولاً به این معنی است که تحت پوشش بیمه پزشکی نیست. این بدان معناست که شما باید کل هزینه را بپردازید. معمولاً میتوانید همان روزی که جراحی غبغب انجام میشود به خانه بروید.
اما خودتان را آماده کنید - با بانداژ و شاید حتی یک بند چانه را ببینید. پزشک شما آنها را چند روز بعد در اولین بازدید بعدی شما حذف خواهد کرد.
ممکن است درد، کبودی و تورم داشته باشید که ظرف دو هفته بهتر می شود. اما ممکن است چندین ماه طول بکشد تا برش های شما بهبود یابد.
پس از بهبودی، ممکن است چانه و گردن مشخص تری داشته باشید. و ممکن است پوست شما صاف تر شود.
لیفت گردن
لیفت گردن که به عنوان ریتیدکتومی تحتانی نیز شناخته می شود، برای برداشتن یا کاهش رسوبات اضافی پوست یا چربی در امتداد ناحیه چانه و گردن استفاده می شود.
این روش جوانسازی در عرض یک روز انجام می شود و معمولاً دو تا سه هفته طول می کشد تا تورم کاهش یابد.
لیفت گردن در درجه اول برای کاندیدایی استفاده می شود که نیازی به لیفت کامل صورت ندارند، اما مایلند مشکلاتی مانند غبغب یا گردن "واتل" را درمان کنند.
بیمارانی که سن بالاتری دارند، مشکلات خاصی در کشسانی پوست دارند یا دارای ویژگی های ارثی هستند که با لیفت گردن قابل درمان هستند نیز کاندیدهای خوبی هستند.
لیفت گردن نسبت به ساب منتوپلاستی تهاجمی تر است، زیرا کل ناحیه چانه و گردن را درمان می کند. به طور کلی دو ساعت طول می کشد تا این عمل انجام شود که شامل لیپوساکشن و برداشتن پوست می شود. بنا به صلاحدید بیمار، بیهوشی عمومی یا آرامبخش IV برای طول مدت عمل تجویز می شود.
برش معمولاً از جلوی گوش شروع میشود و در زیر خط موی خلفی میپیچد. همیشه اینطور نیست، زیرا ما از ساختار فردی صورت بیمار استفاده می کنیم و باید طول و محل برش را تعیین کنیم.
پس از برداشتن پوست و چربی اضافی، محل برش با بخیه یا چسب پوست بسته می شود.
فرآیند بهبودی ممکن است شامل یک لوله تخلیه باشد که اجازه می دهد خون یا مایع اضافی آزاد شود، اما ممکن است فقط نیاز به بانداژ برای به حداقل رساندن تورم داشته باشد. مهم است که یخ روی منطقه اعمال نشود، زیرا ممکن است روند بازیابی را مختل کند.
ساب منتوپلاستی
تفاوت ساب منتوپلاستی با لیفت گردن در این است که یک روش بسیار کم تهاجمی است که به طور خاص بر روی چانه و ناحیه بالای گردن تمرکز می کند.
ساب منتوپلاستی به جای برداشتن پوست اضافی، رسوبات چربی اضافی زیر چانه را که با کاهش وزن به دست نمیآیند، از بین میبرد.
بیمار ایده آل برای ساب منتوپلاستی، کسی است که نیازی به لیفت کامل صورت یا گردن نداشته باشد، اما ممکن است چانه دوتایی یا رسوب چربی در امتداد خط فک داشته باشد.
اغلب، بیماران جوانتر با خاصیت ارتجاعی پوست، علیرغم وزن مناسب، همچنان میتوانند چربی اضافی زیر چانه داشته باشند، و میتوان از ساب منتوپلاستی برای درمان سریع و مؤثر آن استفاده کرد.
ساب منتوپلاستی نیمه پایینی صورت را بازسازی نمی کند، اما می تواند ظاهر پیری را معکوس کند. ساب منتوپلاستی روشی بسیار سریعتر است، معمولاً 45 دقیقه، و به زمان بهبودی کمتری نسبت به لیفت گردن نیاز دارد.
از آنجایی که نیاز به برش کوچکتری دارد، بیماران میتوانند انتظار بخیههای کمتر و دستورالعملهای مراقبتهای بعدی آسانتری داشته باشند. بیماران می توانند تنها برای یک تا دو هفته با ساب منتوپلاستی انتظار تورم داشته باشند.
درباره دکتر آرمیتا آقاپور
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستند.
ایشان پس از پایان تحصیلات خود در رشته پزشکی دانشگاه شیراز و گذراندن دوره های پوست و مو و زیبایی و اخذ سرتیفیکیت متعدد از شرکتها و مراکز آموزشی معتبر در زمینه انواع لیزر و جراحیهای سرپایی و تزریقات زیبایی آماده ارائه خدمات به مراجعین محترم می باشند.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
آدرس ایمیل: info @dr-aghapour.com
منبع: https://dr-aghapour.com/

بدن شما در دوران بارداری دچار تغییرات زیادی می شود. برای برخی (موهایی که سریعتر رشد می کند) مورد استقبال قرار می گیرد، در حالی که برخی دیگر (به جایی می رسند که نمی توانند بند کفش های خود را ببندند).
و همانطور که این تغییرات شکل میگیرند، ممکن است از هر درد کوچک، پیچخوردگی و لحظهای از نفس افتادن آگاه شوید.
حتی ممکن است بتوانید ضربان قلب خود را به شکلی که عادت ندارید احساس کنید.
تپش قلب احساس تپش قلب، تند تند یا پرش کردن یک ضربان است. در حالی که ممکن است در لحظه نگران کننده باشد، پزشکان می گویند که این علامت در دوران بارداری بسیار رایج است.
ما از متخصصان خواستیم توضیح دهند که سیستم قلبی عروقی شما در طول بارداری چگونه تغییر می کند و چرا این امر می تواند منجر به تپش قلب شود، به علاوه زمانی که ممکن است نشانه چیز جدی تری باشد.
هنگامی که نوزادی را حمل می کنید، سیستم قلبی عروقی شما اضافه کار می کند.
لیزا دی لوین، مدیر برنامه بارداری و بیماری های قلبی در پن مدیسین در فیلادلفیا، می گوید: "تعدادی از تغییرات قلبی در بارداری رخ می دهد، و بسیاری از این تغییرات می توانند در اوایل هفته پنجم شروع شوند."
دکتر لوین توضیح می دهد که به عنوان مثال، مقدار خونی که در سراسر بدن شما در گردش است تا 50 درصد افزایش می یابد تا از بارداری شما حمایت کند، و به قلب نیاز دارد تا سخت تر کار کند.
ضربان قلب شما در حال استراحت نیز در این مدت افزایش می یابد. این می تواند ۱۰ تا ۲۰ ضربه در دقیقه (bpm) افزایش یابد، از سه ماهه اول شروع می شود و در سه ماهه سوم به اوج خود می رسد.
اگر ضربان قلب شخصی در حال استراحت در دهه 80 باشد، می تواند به 100 ثانیه نیز برسد.
دکتر لوین میگوید که این غیرطبیعی نیست و میافزاید: «بیشتر افراد وقتی ضربان قلبشان بالای ۹۰ ضربه در دقیقه است، احساس میکنند.»
برخی از افراد، حتی کسانی که به طور طبیعی ضربان قلب کمتری دارند، می توانند به ویژه نسبت به تغییرات ضربان قلب حساس باشند.
ضربان سریعتر در دوران بارداری میتواند باعث شود که تصور کنید تپش قلب دارید، اما در واقع تنها احساس افزایش ضربان قلب است که این احساس را به شما میدهد.
دکتر لوین می گوید از سوی دیگر، آریتمی در دوران بارداری شایع است. اینها اختلالات ریتم قلب هستند که در آن قلب خیلی سریع، خیلی کند یا نامنظم میزند.
او می گوید که معمولاً ناشی از افزایش حجم خون در دوران بارداری است که ناحیه ای از قلب را که مسئول کنترل ریتم آن است کشیده می شود که می تواند منجر به انقباضات زودرس دهلیزی یا انقباضات زودرس بطنی شود.
محققانی که در مجله Heart می نویسند، می گویند این ضربان های اضافی قلب هستند که از حفره های فوقانی یا پایینی قلب شما شروع می شوند و این آریتمی ها در بارداری معمولاً خوش خیم هستند.
به گفته متخصصان ما، در اکثریت قریب به اتفاق مواقع تپش قلب در دوران بارداری جای نگرانی ندارد.
" تپش قلب در بارداری بسیار شایع است. به خاطر داشته باشید که آنها برای همیشه دوام نخواهند داشت. تپش قلب معمولاً مضر نیست و پس از زایمان برطرف می شود."
این بدان معنا نیست که تپش قلب باید همیشه از بین برود.
به طور معمول، " گاهی اوقات بارداری مشکلات را آشکار می کند، زیرا قلب باید سخت تر کار کند. دکتر فدرسپیل میگوید تپش قلب میتواند اولین علامت مشکلات مهمتر در بارداری، مانند عملکرد غیرطبیعی قلب باشد."
برخی از افراد در بارداری دچار بیماری قلبی هستند. بر اساس مطالعه ای در مجله کالج آمریکایی قلب و عروق، از هر 10 نفر، یک نفر آریتمی دارد.
در طول 20 سال گذشته، نرخ آریتمی در دوران بارداری افزایش یافته است، و یکی از دلایل افزایش بروز اختلالات ریتم قلب مانند فیبریلاسیون دهلیزی در جمعیت عمومی (که ممکن است در دوران بارداری عود کند).
در حالی که برخی از آریتمی ها، از جمله آنهایی که در بارداری شایع هستند، خوش خیم هستند، برخی می توانند تهدید کننده زندگی باشند. طبق گفته انجمن ریتم قلب، این انواع نادرتر هستند.
به همین دلیل است که اگر به هر دلیلی نگران هستید، باید با پزشک متخصص زنان و زایمان صحبت کنید که می تواند شما را ارزیابی کند و در صورت لزوم شما را برای آزمایش بیشتر به متخصص ارجاع دهد.
علائم تپش قلب در دوران بارداری تفاوتی با تپش قلب در خارج از بارداری ندارد.
مطمئن نیستید آنچه احساس می کنید تپش قلب است؟ با استفاده از یک ساعت هوشمند با عملکرد ضربان قلب یا قرار دادن انگشت اشاره و وسط روی نبض روی مچ دست و گردن می توانید ضربان قلب خود را در خانه بررسی کنید.
علائم تپش قلب به تنهایی نشان نمی دهد که مشکلی وجود دارد. اما دکتر لوین و دکتر فدرسپیل به این نکته اشاره میکنند که علائم پرچم قرمز همراه با تپش قلب وجود دارد که نیاز به تماس با پزشک را دارد.
علائم تپش عبارتند از:
اگر تپش قلب آنقدر آزاردهنده میشود که حواستان را پرت میکند و شما را از انجام فعالیت دیگری بازمیدارد، باید با پزشک خود نیز ارتباط برقرار کنید.
اگر در دوران بارداری تپش قلب دارید، به احتمال زیاد پزشک به شما اطمینان می دهد که آنها (یا افزایش احساس تپش قلب شما) طبیعی هستند. تپش قلب ناشی از انقباضات زودرس دهلیزی یا بطنی معمولاً خوش خیم است.
اینها اصلاً نگران کننده نیستند. ما نیازی به درمان آنها نداریم. دکتر لوین می گوید: دانستن اینکه آنها چه هستند اغلب برای بیماران آرامش بخش است.
دکتر فدرسپیل می گوید، اگرچه در برخی موارد، تپش قلب ممکن است مستلزم بررسی یا آزمایش بیشتر باشد.
او توضیح میدهد که اگر چنین باشد، پزشکان شما ممکن است از ابزارهای زیر برای کشف آنچه در حال وقوع است استفاده کنند:
سابقه علائم شما پزشک شما ممکن است سوالاتی مانند زمان بروز تپش قلب، احتمال بروز تپش قلب هنگام انجام برخی فعالیت ها، چگونگی تغییر آنها با پیشرفت بارداری و موارد دیگر بپرسد.
برای بیشتر تپش قلب در دوران بارداری، نیازی به درمان خاصی ندارید. با این حال، کارهایی وجود دارد که می توانید انجام دهید تا احساس بهتری داشته باشید، به خصوص اگر احساس ضربان قلب شما ناراحت کننده باشد.
دکتر لوین ابتدا آبرسانی را توصیه می کند. کم آبی بدن می تواند یک مشکل رایج باشد، به خصوص در ماه های اولیه بارداری که ممکن است حالت تهوع یا استفراغ داشته باشید.
اطمینان از نوشیدن آب کافی می تواند تپش قلب را کاهش دهد. او نوشیدن حداقل 64 اونس در روز را توصیه می کند، اگرچه گاهی اوقات ممکن است برای احساس هیدراته شدن نیاز به نوشیدن 96 اونس داشته باشید.
دکتر فدرسپیل می گوید: اگر معاینه یا هر آزمایش اضافی نشان دهد که علت نگران کننده تری برای تپش قلب شما وجود دارد، مانند کم خونی، اختلال اضطراب یا پرکاری تیروئید (یک تیروئید پرکار)، این علل قابل درمان هستند.
علاوه بر این، ممکن است مشکلی در خود قلب وجود داشته باشد. در این صورت، متخصص قلب و عروق با شما در مورد یک برنامه درمانی برای مشکل قلبی زمینه ای صحبت خواهد کرد.
مشاوره قلبی به مادران باردار می تواند از نظر روحی بسیار کمک کننده باشد. به علاوه حتی چند هفته پس از زایمان نیز لزوم مراجعه به پزشک متخصص قلب و عروق پابرجاست.
چرا که ممکن است مادر تا شش هفته پس از زایمان همچنان مشکلاتی در ضربان قلب و… داشته باشد. به همین دلیل نیاز است تا تحت مراقبت های لازم حتی پس از زایمان قرار گیرد.
آریتمی می تواند هم بر فرد باردار و هم بر جنین تأثیر بگذارد، بنابراین ممکن است برای مدیریت آن به چندین متخصص از جمله متخصص قلب و متخصص طب مادر و جنین ارجاع داده شوید.
طبق انجمن ریتم قلب، ممکن است از دارو، دستگاهها و سایر درمانها استفاده شود.
افزایش فعالیت قلبی در دوران بارداری می تواند شما را بیشتر متوجه به ضربان قلب تون کند. در نتیجه، ممکن است احساس واضحتری از تپش قلب خود داشته باشید یا در واقع تپش قلب را تجربه کنید.
در بیشتر مواقع، این مضر نیست و شما به درمان خاصی نیاز ندارید، به جز آبرسانی خوب.
با این حال، اختلالات ریتم قلب و بیماری قلبی ممکن است در دوران بارداری رخ دهد، بنابراین همیشه ایده خوبی است که علائم را مطرح کنید و نگرانیهای خود را با پزشک متخصص زنان در میان بگذارید.
درباره دکتر رامین بقایی
دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) میباشد.
ارتباط با دکتر رامین بقایی
آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/
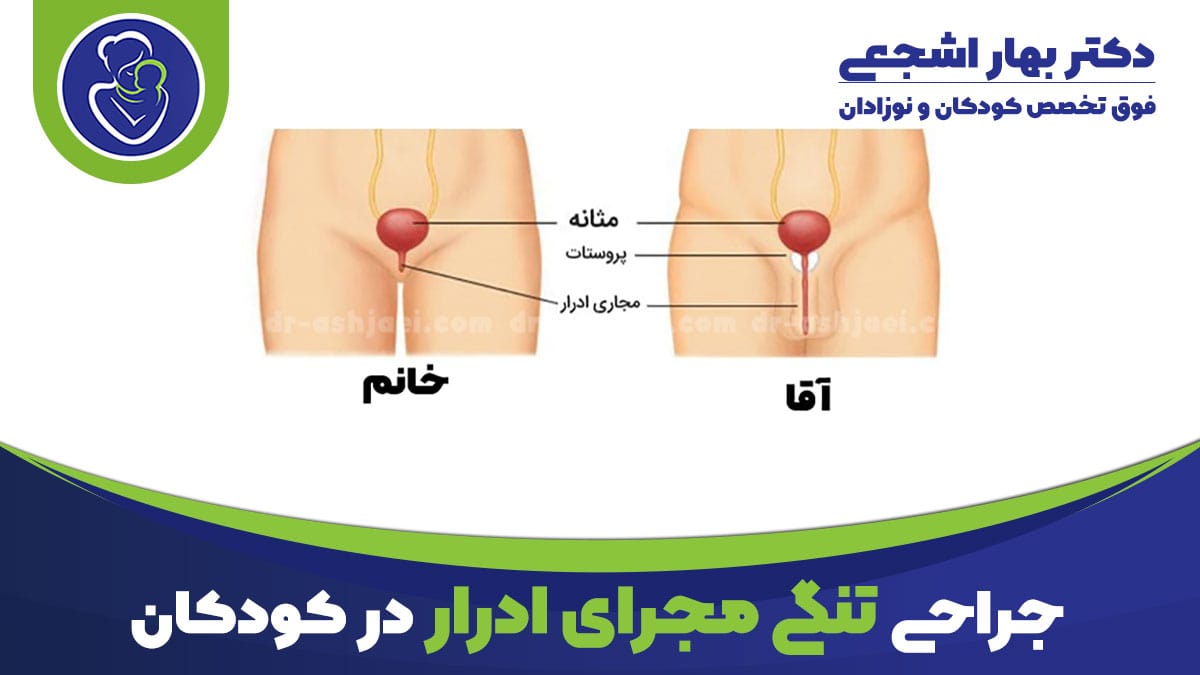
مجرای ادرار لوله ای است که ادرار را از مثانه به خارج از بدن تخلیه می کند.
در پسران، مجرای ادرار از قسمت پایین مثانه شروع می شود و از طریق آلت تناسلی ادامه می یابد.
تنگی مجرای ادرار باریک شدن مجرای ادرار است. این باریک شدن، تخلیه ادرار را دشوار می کند.
تنگی ممکن است مادرزادی باشد (در بدو تولد وجود داشته باشد) یا در نتیجه التهاب، آسیب، بیماری یا جراحی قبلی باشد.
Uroflow: کودک شما در یک توالت مخصوص به نام صندلی uroflow تخلیه می شود که میزان جریان ادرار و زمان لازم برای تخلیه مثانه را اندازه گیری می کند.
پس از آن، ادرار باقی مانده در مثانه را با یک سونوگرافی مخصوص به نام اسکن مثانه بررسی می کنیم.
در کودکان مبتلا به تنگی مجرای ادرار، سرعت جریان ادرار کاهش می یابد و معمولا تخلیه مثانه زمان بیشتری می برد.
سونوگرافی مثانه کلیه (RBUS): در این روش از امواج صوتی برای مشخص کردن کلیه ها و مثانه استفاده می شود.
این ما را قادر می سازد تا ببینیم که آیا هیدرونفروز یا اتساع کلیه ها و مجاری ادراری وجود دارد یا خیر.
اورتروگرام رتروگراد (RUG): یک کاتتر (لوله) در انتهای مجرای ادراری کودک شما (در نوک آلت تناسلی) قرار می گیرد.
سپس از این لوله برای پر کردن آهسته مجرای ادرار با محلول مات استفاده می شود.
در حالی که محلول در حال پر کردن مثانه است، از دستگاه مخصوص اشعه ایکس (فلوروسکوپی) برای عکسبرداری استفاده می شود.
رادیولوژیست نگاه می کند تا ببیند آیا تنگی در مجرای ادرار وجود دارد یا خیر.
این به ما محل باریک شدن، درجه باریک شدن و در صورت مشاهده هرگونه ناهنجاری دیگر را در اختیار ما قرار می دهد.
درمان تنگی مجرای ادرار بستگی به محل و طول تنگی دارد.
سیستوسکوپی: در طول جراحی، اورولوژیست ابزاری را به مجرای ادرار وارد میکند که سیستوسکوپ نامیده میشود.
سیستوسکوپ وسیله ای کوچک است که در انتهای آن یک نور و یک لنز دوربین قرار دارد. این تجسم مستقیم مجرای ادرار و تنگی احتمالی را فراهم می کند.
اورتروتومی آندوسکوپی: در حالی که تحت بیهوشی عمومی است، سیستوسکوپ از طریق آلت تناسلی به مجرای ادرار وارد می شود.
تنگی را می توان با یک تیغه در انتهای ابزار از طول برید تا مجرای ادرار گشاد شود و ادرار دفع شود.
همچنین می توان از این ابزار برای کشش ناحیه باریک مجرای ادرار استفاده کرد.
یک لوله کوچک به نام کاتتر با بهبودی ناحیه در جای خود باقی می ماند.
اورتروپلاستی: اورتروپلاستی باز پیچیده تر است و ممکن است برای تنگی های طولانی تر لازم باشد. این روش شامل یک برش بین کیسه بیضه و راست روده است.
ناحیه باریک مجرای ادرار برداشته می شود و مجرای ادرار باقی مانده مجدداً متصل می شود (آناستاموز).
هنگامی که تنگی بیش از حد طولانی است، ممکن است نیاز باشد از پیوند بافتی، معمولاً از داخل دهان (باکال) برای افزایش طول مجرای ادرار استفاده شود.
با توجه به پیچیدگی این عمل، مواقعی وجود دارد که جراح ممکن است توصیه کند که اورتروپلاستی با رویکرد مرحلهای انجام شود، به این معنی که بیش از یک عمل جراحی لازم است.
تنگی های مجرای ادرار در درجه اول بر اساس محل و تنگی آن در بیماران مرد و زن طبقه بندی می شوند.
با توجه به مکان:
تنگی مجرای ادرار در مردان بر اساس مجرای ادرار قدامی و خلفی تشخیص داده می شود.
مجرای ادرار قدامی
مجرای ادرار قدامی از گوشت تا دیافراگم ادراری تناسلی امتداد دارد.
Corpus spongiosum مجرای ادرار قدامی را در تمام طول آن احاطه کرده و به نوبه خود در مکان های مختلف مانند:
تنگی مجرای ادراری: تنگیهای Meatal در مجرای خروجی مجرای ادراری قرار دارند و ممکن است به سمت حفره ناویکولاریس گلانس کشیده شوند.
تنگی مجرای ادرار آلت تناسلی: اینها در ناحیه ای بین فوسا ناویکولاریس و مجرای ادرار پیازی مشاهده می شوند.
شیار Balanopreputial نقطه منشا مجرای ادرار آلت تناسلی از خارج است و تا محل اتصال penosctoal گسترش می یابد.
Carpora vernosa شیار شکمی است که دارای بخش مجرای ادراری آلت تناسلی کامل است که توسط یک لایه نازک از Corpus spongiosum احاطه شده است.
تنگی مجرای ادرار پیازی: عضله پیاز اسفنجی محل اتصال پنوسکروتوم را احاطه کرده است.
این محل اتصال نقطه شروع ماهیچه پیاز اسفنجی است و در مجرای ادراری غشایی در سطح دیافراگم ادراری تناسلی به صورت پروگزیمال ختم می شود.
مجرای ادرار پیازی را می توان به دو قسمت پروگزیمال و دیستال افتراق داد.
اگر قطعه در فاصله 5 سانتی متری غشای مجرای ادرار باشد، مجرای ادرار پروگزیمال پیازی نامیده می شود.
بخش مجاور که تا محل اتصال پنوسکروتوم امتداد دارد مجرای ادراری پیازی دیستال است.
تنگی مجرای ادراری پنوبولبار: این تنگی ها بین مجرای ادرار آلت تناسلی و بخش پیازی قرار دارند و دارای بخش های مجرای ادراری طولانی هستند.
مجرای ادرار خلفی:
طول آن تقریباً 5 سانتی متر است و دارای سه بخش مختلف است.
بخشی از مجرای ادرار که از دیافراگم ادراری تناسلی بین ورومونتانوم دیستال و پیاز پروگزیمال عبور می کند، مجرای ادرار غشایی شناخته می شود.
مجرای ادرار پروستات که از مجرای ادرار غشایی پروگزیمال منشا گرفته و تا گردن مثانه امتداد می یابد، از غده پروستات عبور می کند.
اسفنکتر داخلی ادرار که مثانه را به مجرای ادرار پروستات متصل می کند، گردن مثانه را احاطه می کند.
پروستات درجا با تنگی (یا انقباض) گردن مثانه (یعنی به دنبال TURP یا پروستاتکتومی های ساده) به وجود می آید.
اگر باریک شدن یا محو شدن در این سطح اتفاق بیفتد، اما به دنبال یک RP، نام مناسب VUAS است.
در زنان، مجرای ادرار به طور تصادفی به بخش بالایی، میانی و تحتانی تقسیم می شود و طول آن حدود 4 سانتی متر است.
اگرچه نمی توان از هر علتی پیشگیری کرد، اما فعالیت هایی وجود دارد که می توان برای کاهش خطر انجام داد که ممکن است شامل موارد زیر باشد:
اجتناب از صدمات به مجرای ادرار و ناحیه لگن: در صورت آسیب ناشناخته مجرای ادرار یا لگن، مشکلاتی ایجاد میشود و مجرای ادرار ممکن است به دلیل کاتتریزاسیون کور آسیب بیشتری ببیند.
نرخ تنگی مکرر در آن موارد افزایش می یابد و بازسازی آینده ممکن است تحت تأثیر قرار گیرد.
احتیاط در هنگام خود سوندگذاری: خطر ایجاد التهاب در مجرای ادرار و در نهایت منجر به تشکیل بافت اسکار به دلیل خود سوندگذاری نامناسب وجود دارد.
از این رو استفاده از ژله روان کننده و استفاده از کوتاه ترین کاتتر ممکن است به جلوگیری از تنگی مجرای ادرار کمک کند.
اجتناب از بیماری های مقاربتی: عفونت های مقاربتی، مانند سوزاک و غیره، می توانند مجرای ادرار را ملتهب و عفونی کنند و در نهایت منجر به تنگی و زخم شوند.
بهترین جراح تنگی مجرای ادرار، متخصصی است که در زمینه درمان بیماری های تناسلی یا دستگاه ادرای کودکان و نوزادان تجربه کافی را کسب کرده و نمونه جراحی های تنگی نوک ادرار موفقیت آمیز را در کارنامه حرفه ای خود ثبت کرده باشد.
دکتر بهار اشجعی عضو هیئت علمی دانشگاه علوم پزشکی تهران و دارای بورد تخصصی در جراحی کودکان و نوزادان است که به پشتوانه سال ها تجربه و جراحی های موفقیت آمیز تنگی مجاری ادرار(مجاری بولبار)، به عنوان یکی از بهترین جراحان درمان تنگی مجرای ادرار در ایران شناخته می شود.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/

میکرودرم ابریژن می تواند یک درمان زیبایی موثر برای کسانی باشد که از جوش های خفیف آکنه رنج می برند.
لایهبرداری، ظاهر جوشهای سر سفید و سر سیاه را به حداقل میرساند و ظاهری صافتر روی سطح پوست ایجاد میکند.
همچنین میتواند برای کاهش جای زخم کم عمقی که جوشهای آکنه اغلب از خود به جای میگذارند، موثر باشد.
برخی از مزایای انتخاب روش میکرودرم ابریژن برای رفع آکنه عبارتند از:
روشی سریع و آسان است میکرودرم ابریژن اغلب به عنوان یک روش "زمان ناهار" توصیف می شود، زیرا درمان فقط تا 60 دقیقه طول می کشد.
علاوه بر این، هیچ زمان از کار افتادگی یا ناراحتی وجود ندارد، به این معنی که می توانید تقریباً بلافاصله به فعالیت های معمولی بازگردید.
مزایایی فراتر از درمان آکنه دارد.
میکرودرم ابریژن علاوه بر کمک به شما برای دستیابی به پوستی شفافتر، میتواند در حین درمان آکنه، سایر نگرانیهای زیبایی از جمله خطوط چین و چروک، خطوط اخم، لکههای پیری و سایر ناهنجاریهای پوستی را برطرف کند.
اسکارهای آکنه را نرم می کند. میکرودرم ابریژن یک درمان نوآورانه برای پوست است که به پوست شما کمک می کند کلاژن و الاستین بیشتری تولید کند.
به لطف این، متوجه خواهید شد که هر جای زخمی که ممکن است به دلیل آکنه داشته باشید، به میزان قابل توجهی کمرنگ می شود.
می تواند به جلوگیری از جوش های آینده کمک کند.
فرآیند لایه برداری که توسط میکرودرم ابریژن انجام می شود می تواند باقی مانده ها، سلول های مرده پوست و چربی های اضافی را از سطح پوست حذف کند که باعث کاهش گرفتگی منافذ می شود. این می تواند به جلوگیری از جوش های آینده کمک کند و در دراز مدت منجر به شفافیت پوست می شود.
میکرودرم ابریژن برای آکنه: چیزهایی که باید در نظر داشته باشید!
میکرودرم ابریژن می تواند به آزادسازی کلاژن و الاستین کمک کند که پوست شما را سالم تر و جوان تر می کند.
همچنین دارای یک اثر جانبی اضافی است که به پوست شما کمک می کند تا نسبت به درمان های موضعی آکنه که استفاده می کنید، پذیرای بیشتری شود.
با این حال، چند نکته وجود دارد که باید در مورد استفاده از میکرودرم ابریژن برای آکنه در نظر داشته باشید:
روی آکنه خفیف بهترین اثر را دارد. اگر در برخی از قسمت های صورت خود آکنه متوسط تا شدید دارید، ممکن است متخصص شما پیشنهاد دهد که بهتر است آن را با کرم های موضعی سنتی و/یا آنتی بیوتیک ها درمان کنید.
برای آکنه فعال از میکرودرم ابریژن استفاده نکنید.
استفاده از میکرودرم ابریژن زمانی که آکنه فعال دارید می تواند آن نقاط را ترکاند، آکنه شما را بدتر کند، زمان بهبودی شما را افزایش دهد و شما را در معرض خطر عفونت بیشتر قرار دهد.
انتظار رفع سریع نداشته باشید میکرودرم ابریژن می تواند باعث ایجاد استرس بر روی سلول های پوست شما شود، بنابراین آکنه شما ممکن است قبل از بهبود موقتا بدتر به نظر برسد. صبور باشید و به نتایجی که می خواهید خواهید رسید.
قبل از درمان صورت خود را تمیز کنید. ایده خوبی است که قبل از انجام میکرودرم ابریژن صورت خود را تمیز کنید، زیرا این کار به خلاص شدن از شر هرگونه آلودگی یا کثیفی زیر پوست کمک می کند و آن را برای لایه برداری آماده می کند.
هر گونه مشکل پوستی را به متخصص پوست خود بگویید.
اگر پوست حساسی دارید یا اخیراً زیاد در معرض آفتاب قرار گرفته اید، از قبل به متخصص پوست خود اطلاع دهید. همچنین به آنها اطلاع دهید که آیا از درمان های دیگری برای آکنه خود استفاده می کنید.
علائم آکنه عبارتند از:
سرسفید - لکه های کوچک سفید زیر سطح پوست.
جوش های سرسیاه - منافذ کوچک و مسدود شده با یک "شاخه" سیاه.
جوش - لکه های قرمز ملتهب که می توانند چرک زرد در وسط داشته باشند.
ندول ها - برجستگی های قرمز بزرگ زیر پوست که می تواند دردناک باشد.
آکنه می تواند توسط عوامل مختلفی ایجاد شود.
آکنه در اثر تجمع سلول های مرده و چربی پوست ایجاد می شود.
سپس یک جوش یا گره در پوست ایجاد می شود. سپس باکتری ها می توانند در منافذ مسدود شده رشد کنند و باعث التهاب و قرمزی شوند.
هورمون های آندروژن همچنین ممکن است باعث شود پوست شما چربی بیشتری تولید کند.
اما، هورمون ها فقط در اقلیت بسیار کمی از افراد، مانند افراد مبتلا به سندرم تخمدان پلی کیستیک (PCOS) باعث ایجاد آکنه می شوند. سطح هورمون ها در دوران بلوغ در نوجوانان و جوانان نیز افزایش می یابد.
موارد دیگری نیز وجود دارد که می تواند باعث ایجاد آکنه شود، مانند:
درمان های مختلفی برای آکنه وجود دارد، از جمله:
داروساز شما می تواند درمان های بدون نسخه را برای آکنه شما توصیه کند.
برخی از درمان ها نیاز به تجویز پزشک دارند. اینها می توانند به آکنه های شدیدتر یا زمانی که آکنه شما با درمان های دیگر بهتر نمی شود کمک کند. این موارد عبارتند از:
آنتی بیوتیک ها
داروهای ضد آندروژن، مانند قرص های ضد بارداری
رتینوئیدها
مهم است که به یاد داشته باشید که درمان آکنه به زمان نیاز دارد. اغلب 2 تا 3 ماه درمان طول می کشد تا شاهد بهبود باشید. حتی اگر نمی بینید که آکنه شما فوراً بهتر می شود، دستورالعمل های درمان خود را دنبال کنید.
اگر بعد از این مدت آکنه شما بهبود نیافت، می توانید از داروساز یا پزشک خود در مورد سایر درمان ها سوال کنید.
شستن صورت
تمیز نگه داشتن پوست یک راه مهم برای درمان و پیشگیری از آکنه است.
می توانید از شستشوی صورت ملایم و بدون صابون با pH متعادل استفاده کنید. صورت خود را دو بار در روز با آب گرم بشویید.
مراقب باشید که پوست خود را زیاد نشویید زیرا ممکن است آکنه شما را بدتر کند. اگر بعد از شستشو همچنان پوست شما چرب است، با داروساز خود صحبت کنید.
درمان های دیگر
درمان های دیگر می تواند به آکنه خفیف کمک کند، مانند:
اینها ممکن است نیاز به تکرار منظم داشته باشند و برای افراد مبتلا به آکنه شدید مناسب نیستند.
برخی از مواد طبیعی نیز می توانند به آکنه کمک کنند، مانند:
اینها همچنین می توانند پوست شما را تحریک کنند یا با داروهای دیگری که ممکن است مصرف می کنید تداخل ایجاد کنند.
قبل از استفاده از درمان های طبیعی آکنه با پزشک یا داروساز خود صحبت کنید.
موارد زیر به جلوگیری از ملتهب شدن لکه ها یا درمان جای جوش صورت کمک می کند:
مواردی که باید اجتناب کرد عبارتند از:
دکتر آرمیتا آقاپور با با داشتن بیش از بیست سال سابقه کاری و درمان روزانه بیش از ۲۶ بیمار و فعالیت در مطب شهرارا و مطب رازی،در حوزه جوان سازی و زیبایی و لیزر و استفاده از جدیدترین و پیشرفته ترین دستگاه ها بهترین و کاملترین شیوه درمان را برای هر بیمار استفاده می کنند.
دکتر آرمیتا آقاپور با سالها سابقه در زمینه زیبایی و جوان سازی یکی از بهترین و شناخته شده ترین پزشکان زیبایی در تهران هستند.
اطلاعات تماس
آدرس: تهران، شهرآرا پاتریس لومومبا، نبش کوچه نوزدهم غربی، ساختمان پزشکان، پلاک ۱۸۲طبقه اول
شماره تماس: ۸۸۲۸۸۱۶۸
آدرس ایمیل: info @dr-aghapour.com
منبع: https://dr-aghapour.com/

اکثریت قریب به اتفاق کودکان خردسالی که تحت عمل جراحی قلب قرار میگیرند از این روش جان سالم به در میبرند. میزان بقا 98٪ است.
تحقیقات جدید نشان می دهد که عوارض ممکن است نشانگر بهتری از کیفیت جراحی و مراقبت های پزشکی مرتبط باشد.
سالانه بیش از 5000 عمل قلب در کودکان در انگلستان انجام می شود.
پیش از این، پزشکان و محققین بهداشتی هنگام مطالعه کیفیت جراحی قلب در کودکان، بر میزان بقای 30 روزه تکیه می کردند، که نسبت کودکانی است که 30 روز پس از جراحی هنوز زنده هستند.
این به وضوح مهم است و در حال حاضر از هر 100 کودک 98 نفر از جراحی نجات می یابند.
اما بقا به تنهایی اطلاعات کافی در مورد کیفیت جراحی و مراقبت های پزشکی مربوطه ارائه نمی دهد.
تمرکز زیادی روی عوارض یا کیفیت زندگی کودکان پس از جراحی صورت نگرفته است زیرا ارزیابی این تأثیر مراقبت از اندازه گیری میزان بقا چالش برانگیزتر است.
فرزند شما حداقل به 3 یا 4 هفته دیگر در خانه برای بهبودی نیاز دارد.
رای جراحی های بزرگتر، بهبودی ممکن است شش تا هشت هفته طول بکشد.
با ارائه دهنده مراقبت های بهداشتی فرزندتان در مورد زمان بازگشت فرزندتان به مدرسه، مهدکودک یا شرکت در ورزش صحبت کنید.
درد بعد از جراحی طبیعی است. ممکن است بعد از جراحی قلب بسته درد بیشتری نسبت به جراحی قلب باز وجود داشته باشد.
این به این دلیل است که اعصاب ممکن است تحریک شده یا بریده شده باشند. درد احتمالاً بعد از روز دوم کاهش می یابد و گاهی اوقات می توان با استامینوفن (تیلنول) آن را کنترل کرد.
بسیاری از کودکان پس از جراحی قلب رفتار متفاوتی دارند. آنها ممکن است چسبنده باشند، تحریک پذیر باشند، رختخواب را خیس کنند یا گریه کنند.
آنها ممکن است این کارها را انجام دهند حتی اگر قبل از جراحی آنها را انجام نداده باشند. در این دوران از کودک خود حمایت کنید.
به آرامی شروع به تعیین محدودیت هایی کنید که قبل از جراحی وجود داشت.
برای یک نوزاد، کودک خود را از گریه طولانی در 3 تا 4 هفته اول دور نگه دارید. با حفظ آرامش خود می توانید فرزندتان را آرام کنید.
هنگام بلند کردن کودک، در 4 تا 6 هفته اول، هم از سر و هم از پایین او حمایت کنید.
کودکان نوپا و بزرگتر اغلب در صورت خستگی از هرگونه فعالیتی دست می کشند.
پزشک به شما خواهد گفت که چه زمانی برای فرزندتان مشکلی نیست که به مدرسه یا مهدکودک بازگردد.
اغلب، چند هفته اول پس از جراحی باید زمانی برای استراحت باشد.
پس از اولین بازدید بعدی، ارائه دهنده به شما خواهد گفت که فرزندتان چه کاری می تواند انجام دهد.
در چهار هفته اول پس از جراحی، کودک شما نباید هیچ فعالیتی را انجام دهد که منجر به افتادن یا ضربه به قفسه سینه شود.
کودک شما همچنین باید از دوچرخه سواری یا اسکیت بورد، اسکیت سواری، شنا، و تمام ورزش های تماسی تا زمانی که ارائه دهنده آن بگوید مشکلی ندارد، خودداری کند.
کودکانی که از طریق استخوان سینه برش داده اند باید مراقب نحوه استفاده از بازوها و بالاتنه خود در شش تا هشت هفته اول باشند.
کودک خود را با بازوها یا زیر بغل او نکشید یا بلند نکنید. در عوض فرزندتان را بلند کنید.
کودک خود را از انجام هر گونه فعالیتی که شامل کشیدن یا هل دادن با بازوها می شود، منع کنید.
سعی کنید کودک خود را از بلند کردن بازوهای بالای سر خودداری کنید.
کودک شما نباید چیزی سنگین تر از 5 پوند (2 کیلوگرم) بلند کند.
مراقب رژیم غذایی کودک خود باشید تا مطمئن شوید که کالری کافی برای بهبود و رشد دریافت می کند.
پس از جراحی قلب، اکثر نوزادان و نوزادان (کوچکتر از 12 تا 15 ماه) می توانند هر چقدر که می خواهند شیر خشک یا شیر مادر مصرف کنند.
در برخی موارد، ارائه دهنده ممکن است بخواهد کودک شما از نوشیدن زیاد شیر خشک یا شیر مادر خودداری کند.
زمان تغذیه را به حدود 30 دقیقه محدود کنید. ارائه دهنده فرزندتان به شما می گوید که در صورت لزوم چگونه کالری اضافی به شیر خشک اضافه کنید.
به کودکان نوپا و بزرگتر باید رژیم غذایی منظم و سالم داده شود. ارائه دهنده به شما می گوید که چگونه رژیم غذایی کودک خود را پس از جراحی بهبود بخشید.
اگر در مورد تغذیه فرزندتان سوالی دارید از پزشک خود بپرسید.
ارائه دهنده شما به شما نحوه مراقبت از بخیه ها را آموزش می دهد. از نظر علائم عفونت، مانند قرمزی، تورم، حساسیت، گرما یا تخلیه، به زخم نگاه کنید.
کودک شما باید فقط دوش یا حمام اسفنجی بگیرد تا زمانی که پزشک شما خلاف آن را بگوید. استری استریپ را نباید در آب خیس کرد.
بعد از هفته اول شروع به کندن پوست می کنند. وقتی شروع به کنده شدن می کنند، برداشتن آنها اشکالی ندارد.
تا زمانی که جای زخم صورتی به نظر می رسد، زمانی که کودک شما در معرض نور خورشید است، مطمئن شوید که با لباس یا بانداژ پوشانده شده است.
قبل از انجام هر گونه واکسیناسیون به مدت 2 تا 3 ماه پس از جراحی، از پزشک خود سوال کنید. پس از آن، کودک شما باید هر سال واکسن آنفولانزا بزند.
بسیاری از کودکانی که جراحی قلب انجام داده اند باید قبل و گاهی بعد از انجام هر گونه عمل دندانپزشکی آنتی بیوتیک مصرف کنند.
اطمینان حاصل کنید که دستورالعمل های واضحی از طرف پزشک قلب فرزندتان در مورد زمانی که کودک شما به آنتی بیوتیک نیاز دارد دارید.
هنوز هم تمیز کردن مرتب دندان های کودک بسیار مهم است.
ممکن است کودک شما هنگام فرستادن به خانه نیاز به مصرف دارو داشته باشد. اینها ممکن است شامل دیورتیک ها (قرص های آب) و سایر داروهای قلبی باشد.
حتما به کودک خود دوز صحیح بدهید. 1 تا 2 هفته پس از خروج کودک از بیمارستان یا طبق دستور، با پزشک خود پیگیری کنید.
اگر فرزندتان موارد زیر را دارد با پزشک تماس بگیرید:
جراحی قلب یک روش جراحی پیچیده است که نیاز به تجربه و مهارت بالایی دارد.
جراحان قلب کودکان باید در درمان بیماریهای قلبی کودکان دارای مهارت، تخصص باشند و تجربه کافی در انجام انواع روشهای جراحی قلب در کودکان را داشته باشند.
جراح قلب کودکان باید روش جراحی مناسب را برای کودک انتخاب کند تا خطر عوارض جراحی را کاهش دهد.
اگر کودک شما نیاز به جراحی قلب دارد، ضروری است که جراح با تجربه و مهارت کافی در درمان بیماریهای قلبی کودکان را انتخاب کنید.
ارتباط با دکتر رامین بقایی
آدرس: تهران، خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳
شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰
ایمیل: info @ dr-baghaei.com
اینستاگرام: dr.ramin.baghaei
منبع: https://dr-baghaei.com/
|
| |
| وب : | |
| پیام : | |
| 2+2=: | |
| (Refresh) | |
|
متن دلخواه شما
|
|