

نوشته شده توسط : دکتر ستایش
مشکلات شایع کیسه صفرا چیست؟
جراحی برداشتن کیسه صفرا، که به عنوان کوله سیستکتومی نیز شناخته می شود، یک روش بسیار رایج است. کیسه صفرا اندامی کوچک و کیسه مانند در قسمت بالای سمت راست شکم شما است. صفرا را ذخیره می کند، مایعی که توسط کبد تولید می شود و به تجزیه غذاهای چرب کمک می کند. شما نیازی به کیسه صفرا ندارید، بنابراین در صورت بروز هر گونه مشکلی با کیسه صفرا، جراحی برای خارج کردن آن توصیه می شود. معمولاً در صورت داشتن سنگ کیسه صفرا، جراحی برای برداشتن کیسه صفرا انجام می شود. این ها سنگ های کوچکی هستند که در نتیجه عدم تعادل در مواد تشکیل دهنده صفرا می توانند در کیسه صفرا ایجاد شوند. سنگ های صفراوی اغلب هیچ علامتی ایجاد نمی کنند و ممکن است متوجه نباشید که آنها را دارید، اما گاهی اوقات می توانند جریان صفرا را مسدود کرده و کیسه صفرا (کوله سیستیت حاد) یا پانکراس (پانکراتیت حاد) را تحریک کنند. علایم سنگ کیسه صفرا
دو راه اصلی برای برداشتن کیسه صفرا وجود دارد:
هر دو روش تحت بیهوشی عمومی انجام می شوند، به این معنی که شما در طول عمل در خواب خواهید بود و در حین انجام آن هیچ دردی احساس نمی کنید. بهبودی پس از جراحی برداشتن کیسه صفرامعمولاً بهبودی پس از جراحی سوراخ کلید برای برداشتن کیسه صفرا زمان زیادی نمی برد. اکثر افراد می توانند همان روز یا صبح روز بعد بیمارستان را ترک کنند. احتمالاً می توانید در عرض 2 هفته به بیشتر فعالیت های عادی خود بازگردید. بهبودی پس از جراحی باز بیشتر طول می کشد. ممکن است لازم باشد 3 تا 5 روز در بیمارستان بمانید و ممکن است 6 تا 8 هفته طول بکشد تا به حالت عادی برگردید. زندگی بدون کیسه صفرا
کبد شما همچنان صفرای کافی برای هضم غذا تولید می کند، اما به جای اینکه در کیسه صفرا ذخیره شود، به طور مداوم به سیستم گوارش شما می چکد. ممکن است قبل از جراحی به شما توصیه شده باشد که رژیم غذایی خاصی داشته باشید، اما بعد از آن نیازی به ادامه این رژیم نیست. در عوض، شما باید یک رژیم غذایی سالم و متعادل داشته باشید. برخی از افراد پس از جراحی مشکلاتی مانند نفخ یا اسهال را تجربه می کنند، اگرچه این وضعیت معمولاً در عرض چند هفته بهبود می یابد. اگر متوجه شدید که برخی غذاها یا نوشیدنی ها باعث ایجاد این علائم می شوند، ممکن است بخواهید در آینده از آنها اجتناب کنید. خطرات جراحی برداشتن کیسه صفرا
عوارض احتمالی عبارتند از:
شماره تلفن : ۲۲۵۶۸۳۹۴-۰۲۱
منبع: https://drsetayesh.com/
:: برچسبها: دکتر علی ستایش , فوق تخصصی جراحی عروق و متخصص جراح عمومی , خطرات جراحی برداشتن کیسه صفرا , جراحی لاپاراسکوپی , :: بازدید از این مطلب : 440 نوشته شده توسط : دکتر ستایش
جراحی سرطان روده
سرطان روده که به عنوان سرطان کولورکتال نیز شناخته میشود، از پوشش داخلی روده ایجاد میشود و معمولاً قبل از آن تودههایی به نام پولیپ ایجاد میشود که در صورت عدم شناسایی ممکن است به سرطان مهاجم تبدیل شوند. بسته به محل شروع سرطان، سرطان روده ممکن است سرطان روده بزرگ یا رکتوم نامیده شود. سرطان روده به معنای سرطانی است که از روده بزرگ (کولون) و مجرای پشتی (رکتوم) شروع می شود. به سرطان روده بزرگ نیز معروف است. درمان شما بستگی به محل شروع سرطان در روده شما دارد. روده به 2 قسمت تقسیم می شود - روده کوچک و روده بزرگ. روده بزرگ شامل کولون، رکتوم و دهانه روده (مقعد) است. این بخش در مورد سرطان کولون و رکتوم است. ما بخش های جداگانه ای در مورد سرطان مقعد و سرطان روده کوچک داریم. در حقیقت روده باریک از انتهای معده آغاز شده و قسمت انتهایی خود را به روده بزرگ متصل می کند. طول کل روده 6متر می باشد و وظیفه ی آن جذب مواد معدنی و غذایی می باشد. وظیفه هضم غذا را همراه با صفرا انجام می دهد. طبق تحقیقات نشان داده شده است که آقایان بیشتر به سرطان روده کوچک مبتلا می شوند. سرطان روده باریک شیوع کمتری نسبت به سرطان روده بزرگ دارد. علائم سرطان روده
علائم احتمالی سرطان روده
خونریزی از پشت (رکتوم) یا خون در مدفوع شما
دردهای گرفتگی در شکم تشخیص سرطان روده بزرگمعاینه کولونوسکوپی
استفاده از یک اسکوپ برای بررسی داخل روده بزرگ (کولونوسکوپی). کولونوسکوپی از یک لوله بلند، انعطاف پذیر و باریک متصل به دوربین فیلمبرداری و مانیتور برای مشاهده کل روده بزرگ و راست روده استفاده می کند. در صورت یافتن نواحی مشکوک، پزشک میتواند ابزارهای جراحی را از لوله عبور دهد تا نمونههای بافت (بیوپسی) را برای تجزیه و تحلیل و برداشتن پولیپها بگیرد. فوق تخصص جراحی عروق و متخصص جراح عمومی
تماس با ما
شماره تلفن : ۲۲۵۶۸۳۹۴-۰۲۱ ایمیل: info@drsetayesh.com منبع: https://drsetayesh.com/
:: برچسبها: علائم سرطان روده , علائم احتمالی سرطان روده , تشخیص سرطان روده بزرگ , معاینه کولونوسکوپی , فوق تخصصی جراحی عروق و متخصص جراح عمومی , سرطان روده بزرگ و کوچک , :: بازدید از این مطلب : 471 نوشته شده توسط : دکتر ستایش
پروتز يا کاشت گونه |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||

ابدومینوپلاستی روشی است که با برداشتن چربی و پوست اضافی و سفت کردن ماهیچه های دیواره شکم، شکم شما را صاف می کند. این روش جراحی با نام تامی تاک نیز شناخته می شود. بسته به میزان پوست و چربی، می توان به روش های "مینی" یا بیشتر درگیر در نظر گرفت. تامی تاک یا ابدومینوپلاستی، جراحی زیبایی برای بهبود شکل ناحیه شکم است.
این می تواند شامل برداشتن پوست شل اضافی، چربی و علائم کشش و سفت شدن عضلات شکم باشد.
هدف از بین بردن پوست اضافی شکم است که از طریق ورزش قابل برداشتن نیست - به عنوان مثال، پوست اضافی ناشی از بارداری یا کاهش وزن زیاد.
این یک راه حل سریع برای کاهش وزن نیست زیرا این روش معمولاً فقط برای افرادی با شاخص توده بدنی سالم (BMI) توصیه می شود.
انواع ابدومبنوپلاستي
2 نوع ابدومینوپلاستی وجود دارد که هر دو معمولاً تحت بیهوشی عمومی انجام می شوند.
ابدومینوپلاستی جزئی شامل موارد زیر است:
ابدومینوپلاستی کامل شامل موارد زیر است:
این عمل می تواند بین 2 تا 5 ساعت طول بکشد. بیشتر افراد نیاز دارند چند شب در بیمارستان بمانند. احتمالاً بعد از بیهوشی از بیهوشی عمومی کمی درد خواهید داشت. در صورت نیاز می توان داروی مسکن تهیه کرد. با پانسمان و یک لباس فشاری (کرست) روی شکم یا شلوار کنترل کننده شکم، بیمارستان را ترک خواهید کرد. شخصی باید شما را به خانه برساند و تا 24 ساعت آینده در کنار شما بماند.
عوارض جانبی قابل انتظار
جای زخمی روی شکم شما باقی می ماند و اگر ابدومینوپلاستی کامل انجام داده اید، زخمی در اطراف ناف شما باقی می ماند.
همچنین پس از جراحي ابدومینوپلاستی موارد زیر رایج است:
چه کسانی نباید اين جراحي را داشته باشند؟
جراحي ابدومینوپلاستی برای افرادی که دارای اضافه وزن هستند عمل نمی کند. اگر اضافه وزن دارید، دریابید که چگونه به طور ایمن و موثر وزن کم کنید.
اگر اضافه وزن ندارید اما میخواهید شکم شل شدهای را اصلاح کنید، مي توانيد تمرین 10 دقیقهای تقویت کننده در خانه و 10 دقیقه تمرین عضلات شکم را امتحان کنید.
دکتر یداله مهدیانی با مدرک فوق تخصص جراح پلاستیک و ترمیمی فارغ التحصیل از دانشگاه تهران به همراه سابقه کار در بیمارستان های آموزشی و درمانی دانشگاه علوم پزشکی تهران در سال های برای انجام جراحی های زیبایی و ترمیمی در این مرکز حاضر می باشند.
ایمیل
info@skin-hair.ir
آدرس
تهران – خیابان ولیعصر – رو به روی بیمارستان دی نبش کوچه دوم گاندی – ساختمان پزشکان دی – پلاک 12 طبقه 8 واحد c
منبع: https://skin-hair.ir/
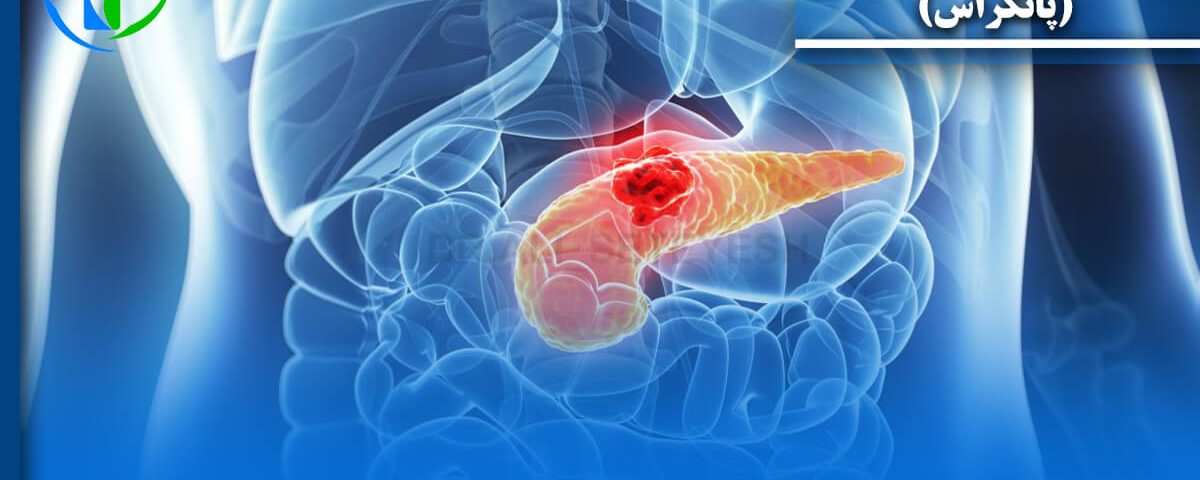
در مقایسه با سایر سرطان ها، سرطان پانکراس نسبتا نادر است. اما سومین علت مرگ ناشی از سرطان در ایالات متحده است. تنها حدود 8.5 درصد از بیماران مبتلا به سرطان پانکراس پنج سال پس از تشخیص زنده هستند. این یکی از پایین ترین نرخ های بقا برای هر نوع سرطانی است.
با این حال، پیش آگهی بیمار در حال بهبود بوده است و میزان بقای 5 ساله پس از جراحی تقریباً 11 تا 25 درصد در دهه گذشته بوده است. این بهبود ممکن است به دلیل افزایش تجربه جراحان در انجام رزکسیون پانکراس و احتمالاً به تأثیرات شیمی درمانی کمکی باشد.
ما تخمین می زنیم که میانگین سرطان لوزالمعده در مرحله T1 در یک سال به مرحله T4 پیشرفت می کند.
عمل ویپل: این روش که رسما پانکراتیکودئودنکتومی نامیده می شود، تومورهای سر یا گردن پانکراس را درمان می کند. در طول این جراحی، جراح قصد دارد تمام بیماری های احتمالی را در داخل و اطراف پانکراس حذف کند و سپس تمام ساختارها را دوباره به هم متصل کند تا سیستم گوارشی به طور موثرتری کار کند.
برای سرطان پانکراس می توان از دو نوع جراحی کلی استفاده کرد:
برای تعیین اینکه کدام نوع جراحی ممکن است بهترین باشد، دانستن مرحله (وسعت) سرطان مهم است. اما تعیین دقیق سرطان لوزالمعده تنها با استفاده از تست های تصویربرداری می تواند دشوار باشد. گاهی اوقات ابتدا لاپاراسکوپی برای کمک به تعیین وسعت سرطان و امکان برداشتن آن انجام می شود.
برای این روش، جراح چند برش (برش) کوچک در شکم (شکم) ایجاد می کند و ابزارهای بلند و نازکی را وارد می کند. یکی از اینها یک دوربین فیلمبرداری کوچک در انتهای آن دارد تا جراح بتواند داخل شکم را ببیند و به پانکراس و سایر اندام ها نگاه کند. نمونههای بیوپسی تومورها و سایر نواحی غیرطبیعی میتوانند نشان دهند که سرطان تا چه اندازه گسترش یافته است.
مطالعات نشان داده اند که برداشتن تنها بخشی از سرطان لوزالمعده به بیماران کمک نمی کند تا عمر طولانی تری داشته باشند، بنابراین جراحی بالقوه درمانی تنها در صورتی انجام می شود که جراح فکر کند تمام سرطان قابل برداشتن است.
این یک جراحی بسیار پیچیده است و ممکن است برای بیماران بسیار سخت باشد. می تواند عوارضی ایجاد کند و ممکن است هفته ها یا ماه ها طول بکشد تا به طور کامل بهبود یابد. اگر به انجام این نوع جراحی فکر می کنید، مهم است که مزایا و خطرات احتمالی را به دقت بسنجید.
کمتر از 1 از هر 5 سرطان لوزالمعده به نظر می رسد در زمان پیدا شدن به پانکراس محدود می شود. حتی در آن زمان، همه این سرطانها واقعا قابل برداشتن (قابل برداشتن کامل) نیستند. گاهی اوقات پس از شروع جراحی توسط جراح مشخص می شود که سرطان بیش از حد رشد کرده است که به طور کامل خارج نشده است. اگر این اتفاق بیفتد، ممکن است عمل متوقف شود، یا جراح ممکن است با یک عمل کوچکتر با هدف تسکین یا جلوگیری از علائم ادامه دهد . این به این دلیل است که عمل برنامه ریزی شده برای درمان سرطان بسیار بعید است و همچنان می تواند منجر به عوارض جانبی عمده شود. همچنین زمان بهبودی را طولانی تر می کند که می تواند درمان های دیگر را به تاخیر بیندازد.
جراحی سرطان لوزالمعده تنها شانس واقعی را برای درمان سرطان لوزالمعده ارائه می دهد، اما همیشه به درمان منجر نمی شود. حتی اگر تمام سرطان های قابل مشاهده برداشته شود، اغلب برخی از سلول های سرطانی قبلاً به سایر قسمت های بدن گسترش یافته اند. این سلول ها می توانند در طول زمان به تومورهای جدید تبدیل شوند که درمان آن دشوار است.
جراحی های درمانی عمدتاً برای درمان سرطان های سر لوزالمعده انجام می شود. از آنجایی که این سرطان ها در نزدیکی مجرای صفراوی قرار دارند، اغلب باعث زردی می شوند که گاهی اوقات به اندازه کافی زود تشخیص داده می شوند تا به طور کامل برداشته شوند. جراحی برای سایر قسمتهای لوزالمعده در زیر توضیح داده شده است و در صورتی انجام میشود که بتوان تمام سرطان را از بین برد.
این رایج ترین عمل برای برداشتن سرطان در سر لوزالمعده است.
در این عمل جراح سر لوزالمعده و گاهی بدن پانکراس را نیز برمی دارد. ساختارهای مجاور مانند بخشی از روده کوچک، بخشی از مجرای صفراوی، کیسه صفرا، غدد لنفاوی نزدیک پانکراس و گاهی اوقات بخشی از معده نیز برداشته می شوند. سپس مجرای صفراوی و لوزالمعده باقیمانده به روده کوچک متصل می شوند تا صفرا و آنزیم های گوارشی همچنان بتوانند وارد روده کوچک شوند. سپس قطعات انتهایی روده کوچک (یا معده و روده کوچک) دوباره به هم متصل می شوند تا غذا بتواند از دستگاه گوارش (روده) عبور کند.
اغلب، این عمل از طریق یک برش بزرگ (برش) در وسط شکم انجام می شود. برخی از پزشکان در مراکز اصلی سرطان نیز این عمل را به روش لاپاراسکوپی انجام میدهند که گاهی اوقات به عنوان جراحی سوراخ کلید شناخته میشود .
عمل ویپل یک عمل بسیار پیچیده است که به جراح با مهارت و تجربه زیادی نیاز دارد. خطر نسبتاً بالایی از عوارض دارد که می تواند زندگی را تهدید کند. هنگامی که این عمل در بیمارستانهای کوچک یا توسط پزشکان با تجربه کمتر انجام میشود، ممکن است ۱۵ درصد از بیماران در اثر عوارض جراحی جان خود را از دست بدهند. در مقابل، هنگامی که عمل در مراکز سرطان توسط جراحان مجرب در این روش انجام می شود، کمتر از 5 درصد بیماران در نتیجه مستقیم جراحی جان خود را از دست می دهند.
برای داشتن بهترین نتیجه، درمان توسط جراح که بسیاری از این عملها را انجام میدهد و انجام جراحی در بیمارستانی که بسیاری از آنها در آنجا انجام میشود، مهم است. به طور کلی، افرادی که این نوع جراحی را انجام می دهند، زمانی که در بیمارستانی انجام می شود که حداقل 15 تا 20 عمل ویپل در سال انجام می شود، بهتر عمل می کنند.
با این حال، حتی در بهترین شرایط، بسیاری از بیماران عوارض جراحی دارند. این موارد می تواند شامل موارد زیر باشد:
تهران، خیابان سمیه، بین خیابان دکتر شریعتی و بهار ، بیمارستان آراد
تماس بگیرید
شماره تلفن : ۲۲۵۶۸۳۹۴-۰۲۱
ایمیل: info@drsetayesh.com
درمان کیست سباسه ممکن است شامل موارد زیر باشد:
تزریق استروئید
تخلیه کیست
برداشتن جراحی (برش)
آنتی بیوتیک، در صورت وجود عفونت
درمان کیست آراکنوئید شامل موارد زیر است:
شانت
کرانیوتومی (ایجاد سوراخ در جمجمه از طریق جراحی)
درمان کیست غده بارتولین به سن بیمار و وجود علائم بستگی دارد و ممکن است شامل موارد زیر باشد:
تخلیه کیست یا آبسه
آنتی بیوتیک، در صورت بروز عفونت
جراحی برای کمک به تخلیه مایع غده بارتولین برای برداشتن غده و هرگونه کیست یا آبسه
درمان کیست سینه ممکن است شامل موارد زیر باشد:
ممکن است نیازی به درمان نباشد. اکثر کیست ها خود به خود از بین می روند و خوش خیم هستند
اگر کیست بزرگ باشد یا باعث ناراحتی شود، ممکن است مایع با استفاده از یک سوزن و سرنگ ظریف تخلیه شود.
درمان هیگرومای کیستیک به اندازه، محل و علائم بستگی دارد و ممکن است شامل موارد زیر باشد:
جراحی (در صورت امکان توصیه می شود)
زهکشی از راه پوست
اسکلروتراپی
لیزر درمانی
فرسایش بسامد رادیویی
درمان پزشکی
کیست یک پاکت کیسه مانند از بافت غشایی است که حاوی مایع، هوا یا مواد دیگر است. کیست ها می توانند تقریباً در هر نقطه از بدن یا زیر پوست شما رشد کنند.
کیست ها انواع مختلفی دارند. اکثر کیست ها خوش خیم یا غیرسرطانی هستند.

مزایای لیزر کیست مویی
مزایای لیزر کیست مویی در زنان، باعث شده تا این روش، از سایر روش های درمانی محبوبیت بیشتری پیدا کند. بیشتر افراد، ترجیح می دهند از لیزر استفاده کنند چرا که:
محدودیت سنی ندارد.
نیاز به بستری و بیهوشی ندارد.
درد و خونریزی را به حداقل می رساند.
بیمار، بلافاصله بعد از آن می تواند کارهای خود را از سر بگیرد.
امکان بازگشت بیماری را تا چند سال بعد، به حداقل می رساند.
بیمار، به عفونت مبتلا نمی شود و نیاز به مراقبت هایی مانند تعویض پانسمان ندارد.
کلینیک لیزر شفا - درمان مشکلات و بیماری های نشیمنگاه
کلینیک لیزر زیبایی شفا - زیبایی با لیزر
همانطور که می دانید هموروئید یا بواسیر خارجی یکی دیگر از بیماری های مقعدی می باشد که امروزه بسیار شایع شده است، هموروئید معمولی مانند بواسیر خارجی هم در سنین متوسط رو به بالا بوجود می آید.هموروئید یا بواسیر خارجی، هموروئیدی است که وریدهای خارج از مقعد را تحت تاثیر قرار می دهد و تواند باعث خونریزی، ترک خوردن و خارش در ناحیه مقعد شود.
مقایسه ای و آینده نگری 40 بیمار که از این تعداد 20 بیمار با روش هموروئیدوپلاستی لیزری و 20 بیمار با هموروئیدکتومی جراحی باز تحت درمان قرار گرفتند. بیماران با توجه به مرحله هموروئید در گروههای مختلفی قرار گرفتند: بیماران مبتلا به پرولاپس مرحله III و حداقل پرولاپس مخاطی با LHP و بیماران با مرحله IV و پرولاپس با روش جراحی باز درمان شدند. پس از معاینه فیزیکی دقیق و پروکتوسکوپی، عمل لیزر با Biolitec انجام شد. هنگامی که بیمار در وضعیت لیتوتومی قرار داشت، یک پروکتوسکوپ یکبار مصرف اختصاصی با قطر 23 میلی متر در کانال مقعد قرار داده شد. شات های لیزری با لیزر 980 دیود از طریق فیبر نوری 1000 نانومتری به صورت پالسی برای کاهش انحطاط نامطلوب بافت طبیعی اطراف شریانی انجام شد. عمق انقباض را می توان با قدرت و مدت پرتو لیزر تنظیم کرد.

از طریق یک فیبر نوری 1000 میکرون، پنج شات لیزری با توان 13 وات با مدت زمان 1.2 ثانیه و مکث 0.6 ثانیه ایجاد شد که باعث انقباض بافت ها تا عمق تقریباً 5 میلی متر شد. این روش به صورت سرپایی انجام شد. نیازی به آماده سازی روده نبود. 2 ساعت قبل از مداخله دو تنقیه داده شد. بقیه، 20 بیمار با هموروئیدکتومی جراحی باز در بی حسی موضعی تحت درمان قرار گرفتند. بیماران طی 4 تا 12 ساعت ترخیص شدند و برای پیشرفت بهبود و عوارض به مدت 2 تا 6 ماه پیگیری شدند. بیماران از نظر میزان درد بعد از عمل و مدت زمان عمل پیگیری شدند.
عموماً هموروئیدکتومی بدون عارضه در صورت عدم جراحی یا عمل برای هر دو بیمار و جراح رضایت بخش است . هموروئیدکتومی لیزری دارای مزایای هموستاتیک، باکتریکشی، التیام سریع، عدم تأثیر بر ساختارهای مجاور، عوارض کمتر پس از عمل و خونریزی و تنگی کمتر است . هموروئیدکتومی جراحی باز پرکاربردترین روش در مدیریت جراحی هموروئید است. با این حال، هموروئیدکتومی با عوارض قابل توجهی از جمله درد، خونریزی و عفونت زخم همراه است که می تواند منجر به اقامت طولانی مدت در بیمارستان شود . در اوایل دوره بعد از عمل پس از VAS امتیاز 5 در مقابل 0 برای امتیاز 0-1، 15 در مقابل 18 برای امتیاز 2-5 و 0 بود. در مقابل 2 برای امتیاز بالای 5 در گروه های مربوطه. درد بعد از عمل مهمترین عارضه ای است که بیماران ما را آزار می دهد و آنها را نسبت به جراحی بی میل می کند. در مطالعه ما، درد پس از عمل در ماه اول پس از هر دو روش، در هموروئیدکتومی لیزری در مقایسه با هموروئیدکتومی جراحی باز معمولی به طور معنیداری کمتر بود (05/0p<). مطالعه ما نشان داد که هموروئیدوپلاستی با لیزر یک روش ایمن است که با درد کمتر بعد از عمل همراه است. هموروئیدکتومی لیزری با مدت زمان کمتری در مقایسه با هموروئیدکتومی جراحی باز همراه است که برای بیماران هموروئیدی علامت دار در مرحله III یا IV رضایت بخش است.
به طور خلاصه، روش هموروئیدوپلاستی با لیزر بواسیر خارجی در مقایسه با هموروئیدکتومی جراحی باز مرسوم ارجح تر است. درد بعد از عمل در روش لیزر به طور قابل توجهی کمتر از روش جراحی است . مدت زمان در روش لیزر به طور قابل توجهی کوتاهتر است.
با پیشرفت روز به روز تکنولوژی و اختراعات در حوزه های مختلف، باید بدانید لازم نیست حتما به روش های رایج و قدیمی اکتفا کرد. به خصوص در علم پزشکی سعی می شود روش های مناسب تر با عوارض کمتر، راحتی و فواید بیشتر به کار گرفته شود. درمان آبسه مقعدی با لیزر پرتوان دی اکسید کربن یکی از پیشرفته ترین و موفق ترین درمان های این بیماری محسوب می شود.
لیزر آبسه مقعد، کمک می کند تا بیمار کاملا سرپایی درمان شود و به راحتی به زندگی عادی برگردد. لیزر حدود ۱۵ تا ۶۰ دقیقه به زمان احتیاج دارد. معمولا یک جلسه برای لیزر درمانی کافی است. در این روش به کمک اشعه های لیزر آبسه ها تخلیه می شوند. به دلیل اینکه لیزر بسیار ظریف و دقیق است، بافت های اطراف دچار آسیب نمی شوند. به علاوه، لیزر آبسه مقعد از روش های ایمن برای درمان بیماری های مقعدی محسوب می گردد.
با لیزر پرتوان می توان تمام انواع آبسه مقعدی همراه با دیگر بیماری های مقعد مثل فیستول و شقاق و هموروئید را درمان کرد. به خصوص در مواقعی که آبسه مقعدی با بیماری های متعددی همراه است و در یک جلسه نمی توان آن را جراحی و درمان کرد توصیه بر این است که از لیزر پرتوان برای درمان آبسه مقعدی و دیگر بیماری های همراه آن استفاده شود. زیرا با لیزر می توان بخش وسیعی را بدون آسیب رسیدن به بافت سالم اطراف آن تحت جراحی قرار داد.
شعبه سعادت آباد:
تهران، سعادت آباد، میدان کاج، ابتدای سرو شرقی مجتمع پایدار، طبقه چهارم واحد 406
22360268
09021332854
شعبه فرشته:
تهران، خیابان ولی عصر، بالاتر از چهارراه پارک وی، خیابان فیاضی، خیابان اخگری، بن بست آناهیتا، پ2 ، ساختمان آناهیتا، واحد 4 شرقی
26216953
26218601
معمولاً به دلیل تجمع کراتین در زیر پوست ایجاد می شود. به نظر می رسد یک برآمدگی همرنگ پوست، قهوه ای مایل به زرد یا زرد پر از مواد ضخیم است. اگر ملتهب یا عفونی باشد ممکن است متورم، قرمز یا دردناک شود.
اگرچه لیزر موهای زائد نمی تواند کیست های فعلی را درمان کند، اما می تواند از عود کیست پیلونیدال در آینده جلوگیری کند. اگر موهای ناحیه باسن را از بین میبرید، لطفاً حتماً بهطور مرتب این ناحیه را لایهبرداری کرده و بعد از آن آبرسانی کنید تا از رشد موها در پوست جلوگیری کنید.

در برخی از بیماران، افزایش متغیر اما از نظر آماری معنیدار در دفع سبوم 4 تا 12 ماه پس از درمان لیزر یاقوتی برای رفع موهای زائد با فلوانسهای بالا رخ میدهد. کاهش اندازه غدد سباسه در مناطق تحت درمان با لیزر مشاهده شد.
جالب این که تقریبا تنها راه درمان کیست مویی را اکثریت پزشکان، جراحی میدانند که سبب میشود موهایی که در آن ناحیه جمع شده اند را از بدن خارج نماید، البته در صورتی که کیست مویی در زمان مناسب درمان نشود، منجر به عفونت در آن ناحیه میشود که معمولا بایستی این چرک و عفونت از بدن خارج و سپس جراحی سنتی یا درمان با لیزر کیست مویی صورت گیرد. البته، لازم به ذکر هست که هر چه چرک بیشتر شود و زمان بیشتری از بیماری گذشته باشد، کیست دردناک تری را نیز تجربه خواهید کرد.
کیست مویی رشد کرده شبیه یک جوش است، اگرچه می تواند بزرگتر شود. گاهی اوقات می توانید موهای آن را ببینید. آنها ممکن است قرمز، زرد یا سفید باشند. آنها می توانند در هر جایی باشند، اما اغلب در مناطقی که اصلاح می کنید، مانند صورت، ناحیه شرمگاهی یا زیر بغل یافت می شوند.
|
| |
| وب : | |
| پیام : | |
| 2+2=: | |
| (Refresh) | |
|
متن دلخواه شما
|
|